بخشی از استرش بانوان باردار این است که نمیدانند چه اتفاقاتی در اتاق زایمان رخ میدهد، به خصوص اگر اولین بار باشد که به اتاق زایمان میروند. لذا در این مقاله پینو بیبی به برخی از مهمترین اتفاقهای اتاق زایمان میپردازد. از آن جایی که هر بارداری و زایمان منحصر به فرد است ممکن است برخی از مطالب این مقاله را هرگز تجربه نکنید و یا موارد دیگری در اتاق زایمان برای شما اتفاق بیفتد. در این مقاله سعی شده است که به رایجترین وقایع بپردازیم.

توصیههای کلی برای پرسنل درگیر در اتاق زایمان
برای این که یک زایمان روند خوبی را پیش بگیرید صرف تلاش مادر کافی نیست. بلکه باید اسباب و لوازم دیگر نیز فراهم باشد. پرسنل باید از تجهیزات حفاظت فردی (دستکش، عینک، لباس و محافظ چشم) استفاده کنند تا از عفونت خون و سایر مایعات بدن جلوگیری شود. از یک محیط آرام اطمینان حاصل کنید و تا حد امکان حریم خصوصی زن باردار را در طول معاینه و زایمان رعایت کنید. او را تشویق کنید تا در صورت تمایل آزادانه حرکت کند و شخصی به انتخاب خودش، او را همراهی کند. در هر زایمان نیاز به احیا را پیش بینی کنید. تجهیزات لازم باید در دسترس و آماده استفاده باشد.
تعاریف انواع بانوان باردار
- نولی گراویدا Nulligravida: زنی که در حال حاضر حامله نیست و قبل از این هرگز حامله نبوده است.
- گراویدا Gravida: زنی که صرف نظر از پیامد حاملگی در حال حاضر حامله است و یا قبلاً حامله بوده است.
با تثبیت حاملگی اول از واژه پریمی گراوید و با وقوع حاملگیهای بعدی از واژه مولتی گراوید استفاده میشود.
- نولی پارا Nullipara: زنی که هرگز یک مورد حاملگی را تا بعد از هفته ۲۰ حاملگی ادامه نداده است.
- پریمی پارا Primipara: زنی که تا کنون فقط یک بار جنین و یا جنینهای زنده یا مرده با طول حاملگی ۲۰ هفته یا بیشتر را به دنیا آورده است.
- مولتی پاراMultipara : زنی که دو یا بیش از ۲ حاملگی را تا هفته بیستم بارداری و بیش از آن به پیش برده است.
تشخیص شروع زایمان
- شروع انقباضات رحمی: دردهای متناوب و ریتمیک همراه با سفت شدن رحم که به تدریج قدرت و فرکانس آن افزایش مییابد.
- تغییرات دهانه رحم: کوتاه شدن پیشرونده (افاسمان) و اتساع (دیلاتاسیون)
نکته:
در بانوان پریمی پارا، دهانه رحم ابتدا از بین میرود (افاسه) و سپس گشاد میشود (دیلاته).
در بانوان مولتی پارا، افاسمان و اتساع همزمان رخ میدهد.
انقباضات مکرر بدون تغییر دهانه رحم نباید به عنوان شروع زایمان در نظر گرفته شود. انقباضات مکرر بیاثر (بدون / همراه با تغییرات دهانه رحم) و نامنظم که خود به خود متوقف میشوند و احتمالاً دوباره شروع میشوند، نشان دهنده زایمان کاذب هستند. در این مورد، غشاها را پاره نکنید، اکسی توسین را تجویز نکنید.
به همین ترتیب، اتساع دهانه رحم با انقباضات کم و یا بدون انقباض نباید شروع زایمان در نظر گرفته شود. به ویژه زنان چندزا ممکن است دهانه رحمِ گشاد شده (تا ۵ سانتیمتر) در ترم قبل از شروع زایمان داشته باشند.
اگر شک دارید، در هر دو مورد، ۴ ساعت بعد دوباره معاینه کنید. اگر دهانه رحم تغییر نکرده باشد، زایمان شروع نشده و نیازی به بستری شدن زن در اتاق زایمان نیست.
مراحل زایمان
- مرحله اول: اتساع و نزول جنین به ۲ مرحله تقسیم میشود.
۱) فاز نهفته: از شروع زایمان تا تقریباً ۵ سانتیمتر اتساع، مدت زمان آن بسته به تعداد زایمانها قبلی متفاوت است.
۲) فاز فعال: از حدود ۵ سانتیمتر تا اتساع کامل، در این مرحله، دهانه رحم سریعتر از مرحله نهفته، گشاد میشود. زمان اتساع با تعداد زایمانهای قبلی متفاوت است. به عنوان یک قاعده، بیشتر از ۱۰ ساعت در مولتی پارا و ۱۲ ساعت در پریمی پارا دوام نمیآورد.


- مرحله دوم: زایمان نوزاد، با اتساع کامل دهانه رحم شروع میشود.
- مرحله سوم: زایمان جفت
مرحله اول زایمان: اتساع و نزول جنین
شاخصهای نظارت زایمان بر روی پارتوگراف ذکر شده است. پارتوگراف ابزاری برای نظارت بر سلامت مادر و جنین در مرحله فعال زایمان و کمکی برای تصمیمگیری در هنگام تشخیص ناهنجاریها است. پارتوگراف برای استفاده در هر سطح مراقبت طراحی شده است. ویژگی مرکزی آن نموداری است که برای ثبت پیشرفت اتساع دهانه رحم، همان طور که توسط معاینه واژینال مشخص میشود، استفاده میشود. نمودار را از ۵ سانتیمتر اتساع دهانه رحم و ۳ انقباض در هر ۱۰ دقیقه شروع کنید. در شرایط خاص، به عنوان مثال القای زایمان، در ۴ سانتیمتر اتساع شروع میشود. هر بار که شاخصها بررسی میشوند روی نمودار رسم میشوند:
- شاخصهای مادر
- علائم حیاتی (ضربان قلب، فشار خون و درجه حرارت)
- زمان پارگی خود به خود و یا مصنوعی غشاها
- انقباضات رحمی (تعداد در ۱۰ دقیقه و مدت زمان)
- خروجی ادرار
- داروهای تجویز شده (اکسی توسین، آنتی بیوتیکها و غیره)
- شاخصهای جنینی
- ضربان قلب جنین
- مایع آمنیوتیک (رنگ، بو و مقدار)
- نزول سر جنین و قالب گیری سر
- انقباضات رحمی
انقباضات به تدریج در قدرت و فرکانس افزایش مییابد، گاهی اوقات با فاصله ۳۰ دقیقه در اوایل زایمان و در پایان زایمان به هم نزدیکتر شوند (هر ۲ تا ۳ دقیقه).
- یک انقباض میتواند تا یک دقیقه طول بکشد.
- رحم باید بین انقباضات، شل شود.
- به شکل رحم نگاه کنید تا حلقه Bandl را ببینید.

وضعیت عمومی بانوی باردار
- در صورت بروز ناهنجاری، ضربان قلب، فشار خون و دما را هر ۴ ساعت و یا بیشتر کنترل میشود.
- بانوی باردار باید مثانه خود را به طور منظم تخلیه کند (مثلاً هر ۲ ساعت).
- بانوی باردار باید هیدراته بماند (به او آب، آب میوه و یا چای داده شود).
- پرسنل باید بانوی باردار را تشویق کنند تا در حین زایمان آزادانه حرکت کند. تغییر وضعیت و راه رفتن به تسکین درد کمک میکند، پیشرفت زایمان را افزایش میدهد و به فرود جنین کمک میکند. درد را میتوان با ماساژ و یا کمپرس گرم یا سرد نیز تسکین داد. حمایت ماما یا دولا به مدیریت درد کمک میکند.
- به طور معمول یک سوزن IV را در شرایط زیر وارد کنید، رحم بیش از حد بزرگ (ماکروزومی جنین، حاملگی چند قلو و یا پلی هیدرآمنیوس)، کم خونی شناخته شده و فشار خون بالا وجود دارد.
پایش ضربان قلب جنین
از گوشی پزشکی پینارد یا داپلر جنینی هر ۳۰ دقیقه در مرحله فعال و هر ۵ دقیقه در مرحله دوم فعال یا تا حد امکان استفاده شود. بلافاصله پس از انقباض حداقل باید یک دقیقه کامل به آن گوش داد و شمرده شود. ضربان طبیعی قلب جنین ۱۱۰ تا ۱۶۰ ضربه در دقیقه است.
ضربان قلب جنین ممکن است در طول انقباض کاهش یابد. اگر به محض شل شدن رحم دوباره کاملاً طبیعی شود، احتمالاً هیچ ناراحتی جنینی وجود ندارد. اگر ضربان قلب جنینی که بلافاصله پس از پایان انقباض شنیده میشود غیر طبیعی است (کمتر از ۱۰۰ ضربه در دقیقه یا بیش از ۱۸۰ ضربه در دقیقه)، برای تایید ناهنجاری، نظارت بر ضربان قلب جنین را برای ۳ انقباض بعدی باید ادامه یابد.
مدیریت ضربان قلب غیر طبیعی جنین
- در همه موارد
- یک سوزن IV وارد شود.
- علائم حیاتی مادر را بررسی شود مانند ضربان قلب، فشار خون و دما.
- تونوس در رحم را بررسی میشود. اگر رحم هیپرتونیک است، به دنبال تجویز بیش از حد اکسی توسین (که باید متوقف شود) و یا جداشدن جفت (دکولمان) اتفاق میافتد.
- رنگ مایع آمنیوتیک را بررسی میشود. مایع آمنیوتیک آغشته به مکونیوم (سبز) همراه با ناهنجاریهای ضربان قلب جنین نشان دهنده پریشانی واقعی جنین است.
- اگر ضربان قلب جنین کمتر از ۱۰۰ ضربه در دقیقه باشد.
- اگر انفوزیون در حال انجام است، تجویز اکسی توسین را باید متوقف کرد.
- خونریزی واژینال بررسی شود. خونریزی ممکن است نشان دهنده پارگی جفت و یا پارگی رحم باشد.
- در این صورت بانوی باردار را بلند میکنند و یا به سمت پهلو چپ قرار میدهند. دراز کشیدن رحم بر روی ورید اجوف فشاری ایجاد میکند که ممکن است علت ضربان قلب پایین جنین باشد.
- افت فشار خون احتمالی را با جایگزینی مایع (رینگر لاکتات) اصلاح شود تا فشار خون سیستولیک ≥ ۹۰ میلیمتر جیوه باشد.
- بررسی افتادگی بند ناف و معاینه واژن انجام شود.
- اگر ضربان قلب جنین بیش از ۱۸۰ ضربه در دقیقه باشد.
- شایعترین علت عفونت تب مادر است.
- باید به دنبال علت عفونت (عفونت رحم، پیلونفریت، مالاریا و …) بود و آن را درمان شود.
- درمان تب (پاراستامول)
- در صورت تب با منشا ناشناخته، آنتی بیوتیکها را مانند پارگی طولانی غشاها تجویز شود.
اگر ضربان قلب غیرطبیعی جنین ادامه داشت و یا مایع آمنیوتیک با مکونیوم آغشته شد، سریع زایمان باید انجام شود. اگر دهانه رحم به طور کامل گشاد شده و سر جنین درگیر است، بسته به مهارت و تجربه اپراتور، زایمان ابزاری را انجام داد، در غیر این صورت سزارین را در نظر گرفت.
اتساع دهانه رحم در مرحله فعال
- دهانه رحم باید نرم (افاسمان) بماند و به تدریج گشاد (دیلاتاسیون) شود. در صورت عدم وجود مشکل خاصی، اتساع باید با معاینه واژینال هر ۴ ساعت یک بار بررسی شود.
- عدم پیشرفت اتساع دهانه رحم بین دو معاینه واژینال یک علامت هشدار دهنده است.
- در صورت عدم پیشرفت به مدت ۴ ساعت باید اقدامات لازم انجام شود. پارگی مصنوعی غشاها، تجویز اکسی توسین، سزارین بسته به شرایط.


کیسه آمنیوتیک
- کیسه آمنیوتیک در هنگام انقباضات برآمده میشود و معمولاً پس از ۵ سانتیمتر اتساع خود به خود یا در هنگام زایمان با اتساع کامل میشکند. بلافاصله پس از پارگی، ضربان قلب جنین باید بررسی شود و در صورت لزوم معاینه واژینال را به منظور شناسایی افتادگی احتمالی بند ناف انجام دهند. پس از پاره شدن غشاها، همیشه از دستکش استریل برای معاینه واژینال استفاده شود.
- به رنگ مایع آمنیوتیک توجه شود. شفاف، آغشته به خون و یا آغشته به مکونیوم.
- رنگ آمیزی مکونیوم به خودی خود، بدون ضربان قلب غیرطبیعی جنین، تشخیصی برای دیسترس جنین نیست، اما نیاز به نظارت دقیقتری دارد، به ویژه معاینه واژینال هر ۲ ساعت یکبار بررسی شود. اگر اتساع بعد از ۲ ساعت پیشرفت نکند باید اقدام شود.
پیشرفت جنین
- قبل از انجام معاینه واژینال، نسب جنین را با لمس شکم (بخشی از سر جنین که بالای سمفیز پوبیس احساس میشود) ارزیابی شود.
- در هر معاینه واژینال، علاوه بر اتساع، وضعیت ظاهری، موقعیت جنین و درجه نزول جنین بررسی شود.
- به دنبال علائمی باید بود که سر جنین در لگن مادر درگیر است (انگاژمان):
در معاینه واژینال، قسمت ارائه کننده بدن جنین از رسیدن انگشتان معاینه کننده به مقعر خاجی مادر جلوگیری میکند. وجود کاپوت (تورم منتشر خوش خیم سر جنین) میتواند به این نتیجه اشتباه منجر شود که سر جنین درگیر است. فاصله بین شانه جنین و لبه بالایی سمفیز پوبیس کمتر از عرض ۲ انگشت است.
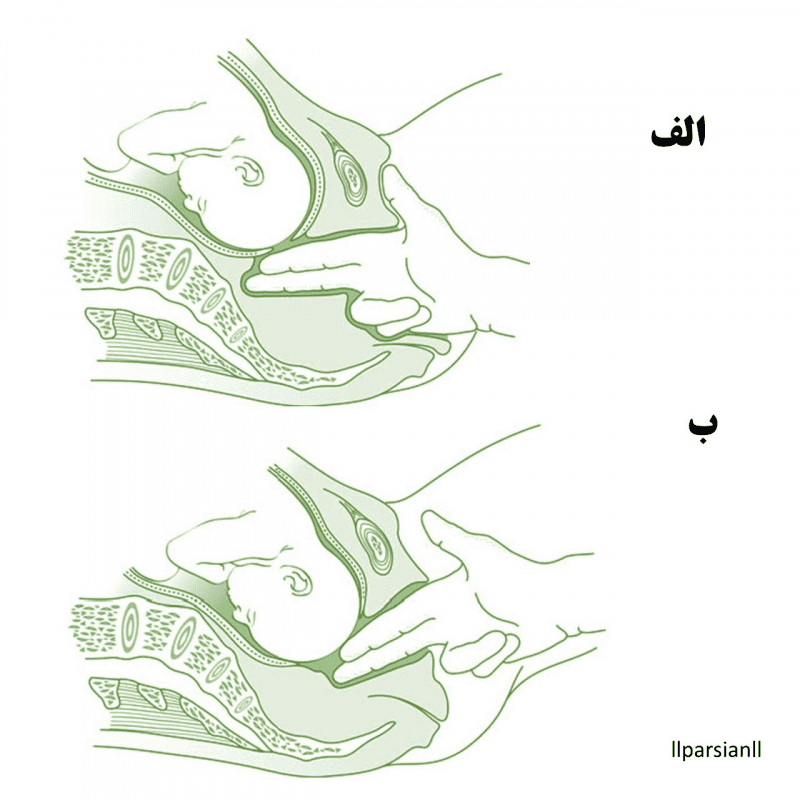

قسمتی که درگیر نشده است و انگشتان در واژن میتوانند به مقعر خاجی مادر برسند (شکل الف).
نشان دادن قسمت درگیر (انگاژمان) و انگشتان در واژن نمیتوانند به مقعر خاجی مادر برسند (شکل ب)
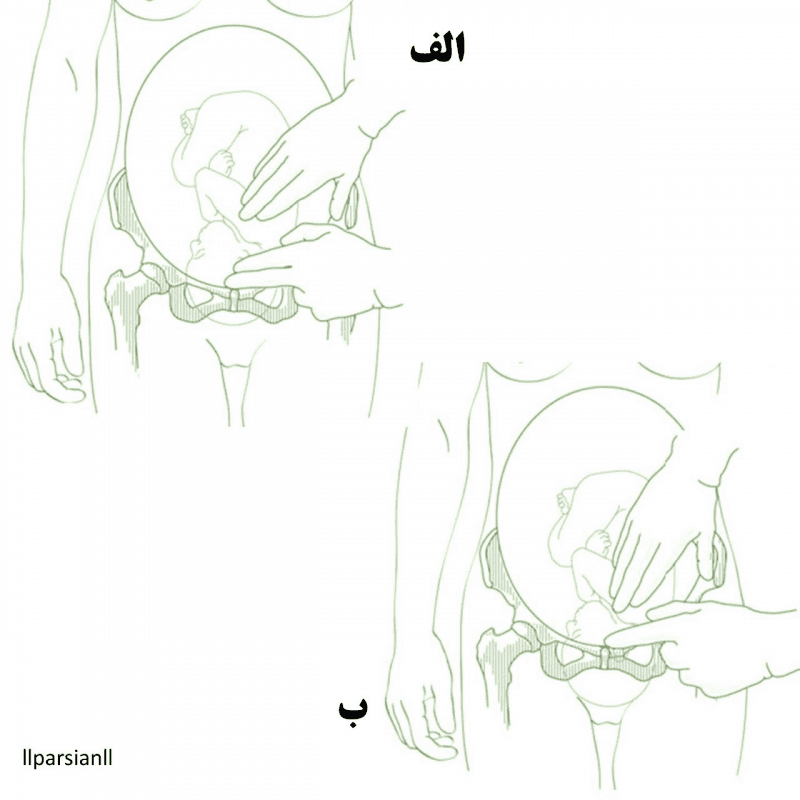

سر درگیر نیست: عرض شانه بیش از ۲ انگشت بالاتر از سمفیز است.
سر درگیر است: عرض شانه کمتر از ۲ انگشت بالاتر از سمفیز است.
برای تعیین موقعیت سر در لگن مادر از نقاط مرجع روی جمجمه جنین استفاده شود. پس از پارگی غشاها و گشاد شدن دهانه رحم (دیلاتاسیون) بیش از ۵ سانتیمتر، تشخیص موقعیت سر آسانتر است. وقتی سر به خوبی خم شود، فونتانل قدامی (الماسی شکل) قابل لمس نیست. فقط بخیه ساژیتال و فونتانل خلفی (مثلثی) هستند. فونتانل خلفی نقطه عطفی برای اکسیپوت جنین است و بنابراین به موقعیت جنین کمک میکند. در بیشتر موارد، هنگامی که سر درگیر میشود، چرخش سر در داخل لگن، پس سری جنین را زیر سمفیز مادر قرار میدهد و فونتانل خلفی در امتداد خط میانی قدامی قرار دارد.
مرحله دوم: زایمان نوزاد
این مرحله اغلب در یک مولتی پارا سریع و در یک پریمی پارا کندتر است. اما نباید بیش از ۲ ساعت در مولتی پارا و ۳ ساعت در پریمی پارا طول بکشد. شیوه سنتی موقعیت زایمان اگر هیچ خطر خاصی برای مادر یا کودک ایجاد نشده است، ایرادی ندارد و میتوان به موقعیت زایمان در یک زن به پشت، در پهلوی چپ، چمباتمه و یا چهار دست و پا کمک کرد (پوزیشنهای مختلف زایمان).
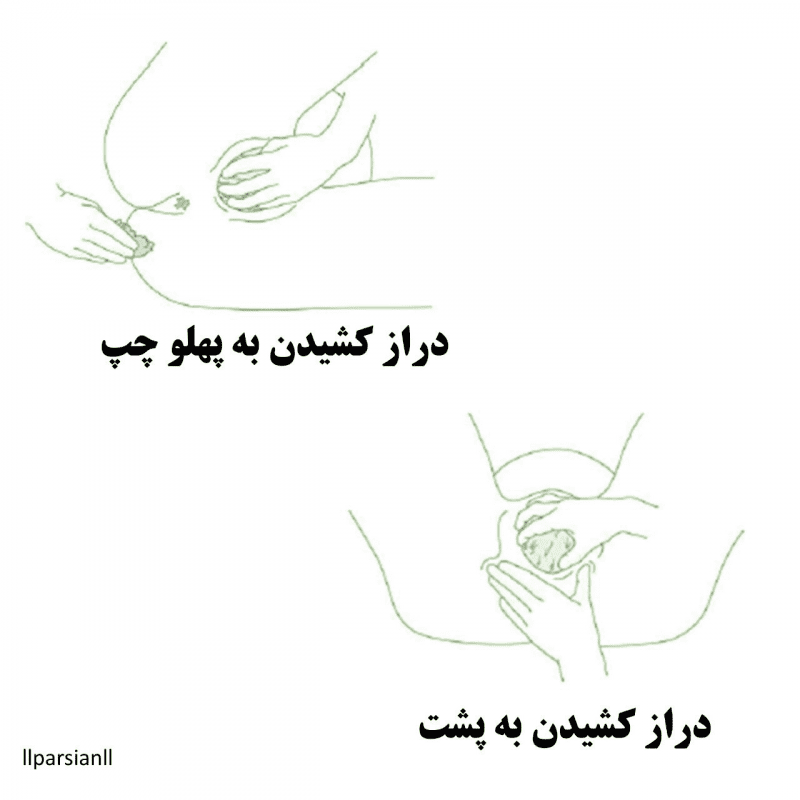

- ولو و پرینه را با آب تمیز باید شست.
- در صورت امکان، مثانه باید به طور طبیعی تخلیه شود. فقط در موارد احتباس ادرار، کاتتر ادراری را با استفاده از روش استریل (دستکش استریل، کاتتر استریل، یک بار مصرف) وارد شود.
- اگر زایمان به خوبی پیش میرود و ضربان قلب جنین غیرطبیعی نیست، پرسنل اتاق زایمان باید اجازه دهند زن به دنبال اصرار خود برای فشار آوردن باشد. در موارد دیگر، تلاش برای خروج جنین باید هدایت شود. زن باید در حین انقباض رحم فشار وارد کند. هل دادن ممکن است با حبس نفس (پس از دم عمیق، بسته شدن گلوت، انقباض عضلات شکم و دیافراگم، هدایت به سمت پرینه) یا با بازدم انجام شود. تلاش اخراجی تا حد امکان ادامه دارد، به طور کلی، ۲ تا ۳ فشار در هر انقباض.
- بین انقباضات، زن باید استراحت کند و نفس عمیق بکشد. متصدی زایمان باید ضربان قلب جنین را پس از هر انقباض کنترل کند.
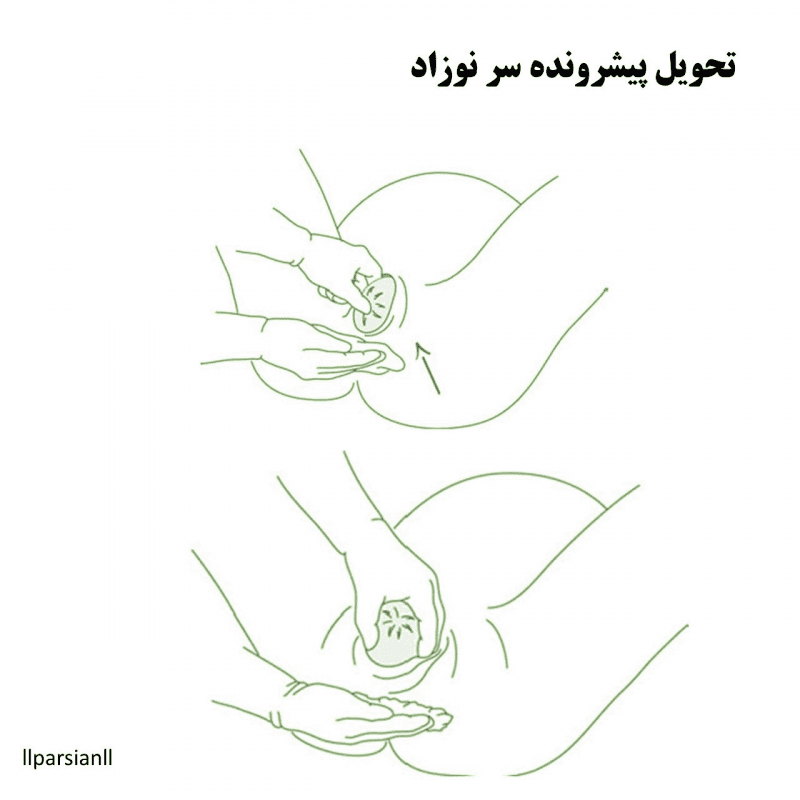
- سر جنین شروع به کشش پرینه میکند که به تدریج نازکتر میشود. دهانه واژن متسع میشود، لابیاها از هم جدا میشوند و اکسیپوت ظاهر میشود. در تظاهرات سفالیک، سر معمولاً به سمت خلف قدامی بیرون میآید. نوزاد با نگاه به پایین به دنیا میآید، پس سری به سمت سمفیز میچرخد. سر جنین به سمت کشش جزئی میرود. متصدی زایمان باید این حرکت را هدایت کند و از هر حرکت دفعی ناگهانی جلوگیری کند، با یک دست که از اکسیپوت حمایت میکند. دست دیگر میتواند چانه را از طریق پرینه حمایت کند. ناحیه مقعد را با کمپرس باید پوشاند.
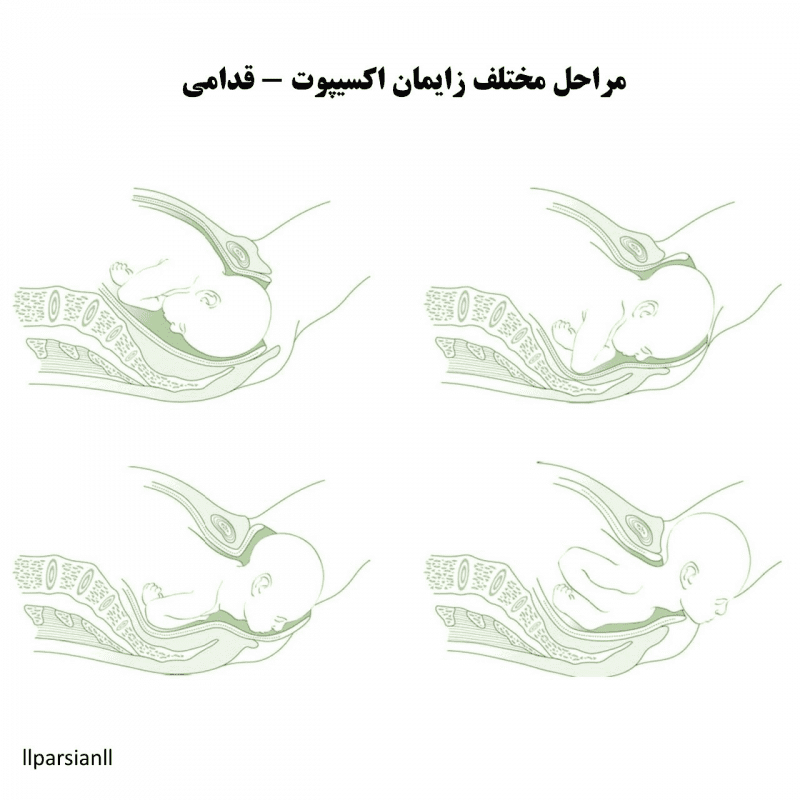

- در طول این مرحله نهایی زایمان (مرحلهای فعال برای متصدی زایمان)، زائو باید تمام تلاشهای برای خروج جنین را متوقف کند و نفس عمیق بکشد. با یک دست، متصدی زایمان، امتداد سر نوزاد را کنترل میکند و آن را کمی به پهلو حرکت میدهد تا به تدریج برآمدگیهای جداری را آزاد کند. در صورت لزوم (نه به طور معمول)، چانه جنین را میتوان با دست دیگر بلند کرد.

- در لحظه زایمان، پرینه به شدت متسع است. کنترل اخراج جنین میتواند به کاهش خطر پارگی کمک کند. اپیزیوتومی به طور معمول نشان داده نمیشود. در زایمان اکسیپوت خلفی، که در آن اتساع پرینه در حداکثر است، اپیزیوتومی ممکن است مفید باشد.
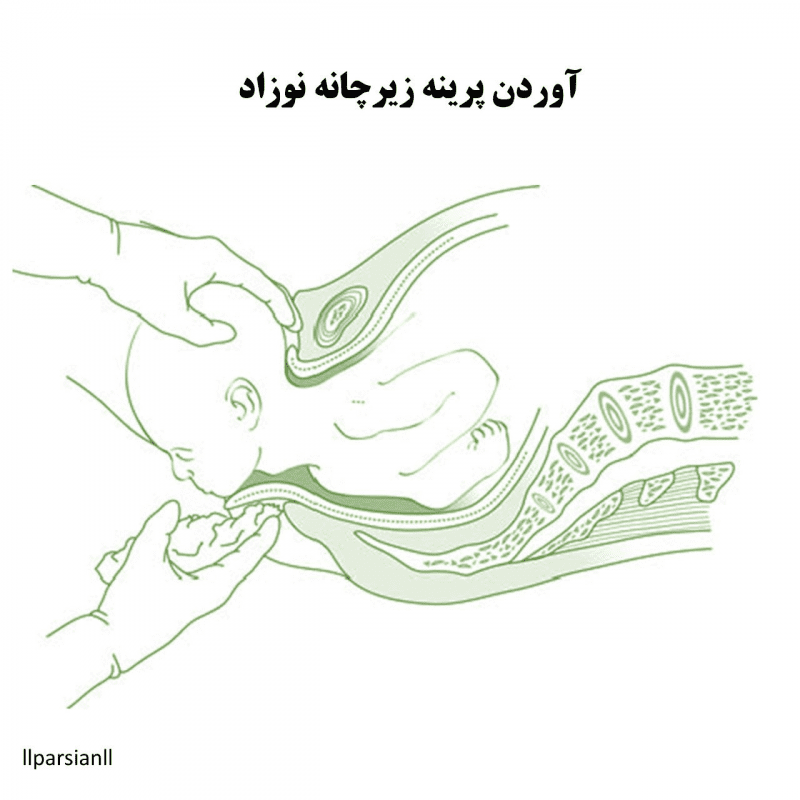

- سر، پس از تحویل، به طور خود به خود حداقل ۹۰ درجه میچرخد. متصدی زایمان با گرفتن سر در هر دو دست و اعمال کشش ملایم رو به پایین برای آوردن شانه قدامی به زیر سمفیز و سپس تحویل آن، کشش صاف به سمت بالا برای رساندن شانه خلفی به این حرکت کمک میکند.


- برای کاهش خطر پارگی پرینه، زایمان شانه خلفی را کنترل کنید.
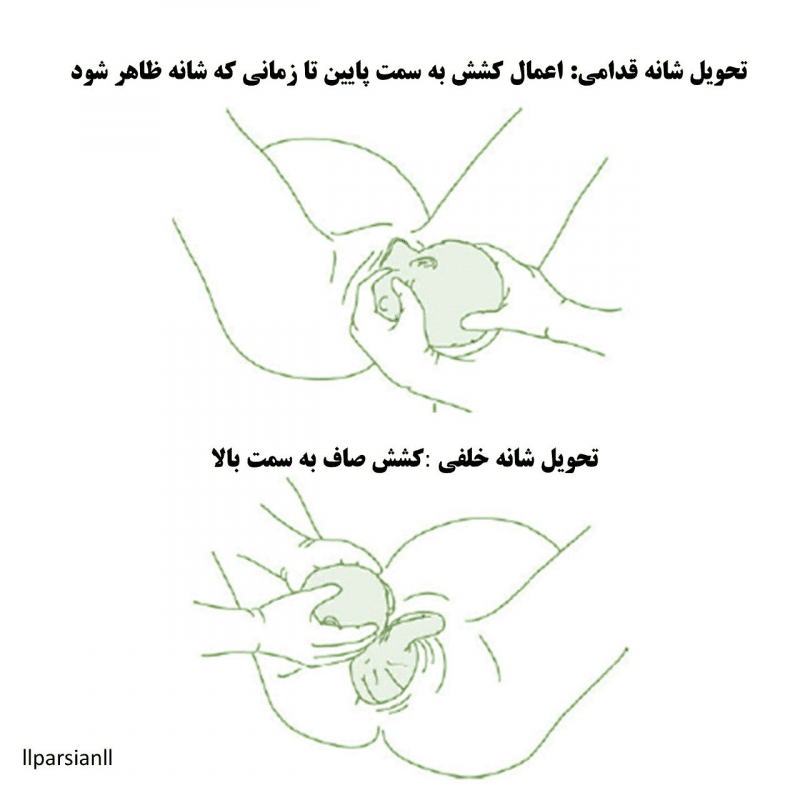

نوزاد را روی سینه مادر قرار دهید تجویز اکسی توسین باید صورت گیرد و فوراً اکسی توسین را به مادر بدهید و سپس بانوی باردار باید جفت را تحویل دهد و در نهایت کلمپ (بستن) بند ناف صورت بگیرد.
سخن آخر
تمامی وقایع گفته شده در این مقاله خلاصهای از روند زایمان است که در اتاق زایمان انجام میشود و پرسنل زایشگاه معمولاً این روند را باید طی کند و نظارتهای لازم را برای یک زایمان سالم انجام دهند و در موقع مقتضی، تصمیمات لازم را بگیرند.
