سیفلیس یک عفونت مقاربتی (STI) است که با دارو قابل درمان است. بدون درمان، سیفلیس باعث مشکلات جدی سلامتی میشود. سیفلیس میتواند به طور دائمی به قلب، مغز، ماهیچهها، استخوانها و چشمها آسیب برساند. برای کاهش خطر عفونت با سفلیس، استفاده همیشگی از کاندوم (زنانه یا مردانه) در حین رابطه جنسی ضروری است. در این مقاله تیم متخصص پینو بیبی قصد دارد تا شما را با این بیماری آمیزشی یعنی سیفلیس آشنا کند و علل بروز و راهکارهای درمانی آن را به شما مخاطب عزیز معرفی کند.
سیفلیس (Syphilis) چیست؟
سیفلیس یک عفونت مقاربتی (STI) است که در صورت داشتن رابطه جنسی واژینال، مقعدی یا دهانی با فردی که این عفونت را دارد گسترش مییابد. عامل ایجاد بیماری سفلیس یک باکتری است. سیفلیس را میتوان با مصرف آنتیبیوتیکها درمان کرد. سیفلیس درمان نشده میتواند منجر به مشکلات جدی سلامتی، از جمله کوری و آسیب به مغز، قلب، چشم و سیستم عصبی شود.
سیفلیس چه مراحلی دارد؟
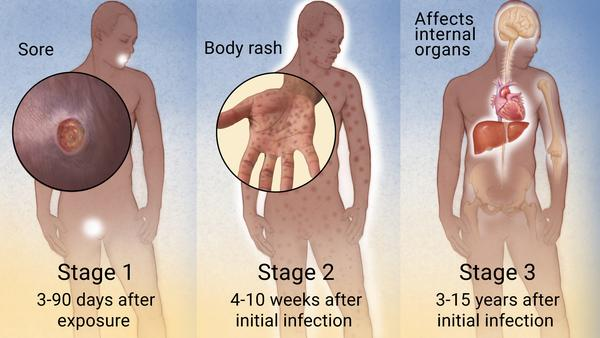
سیفلیس میتواند در چهار مرحله مختلف پیشرفت کند. عفونت در هر مرحله، علائم مختلفی ایجاد میکند. سفیلیس در مرحله اول و دوم بسیار مسری است و امکان انتقال سفیلیس از هر فردی به شریک جنسی به راحتی صورت میگیرد. مراحل این بیماری عبارت هستند از: سیفلیس اولیه، ثانویه، نهفته و دیررس (ثالثیه).
۱.سیفلیس اولیه: مرحله اول ۲ تا ۱۲ هفته پس از قرار گرفتن افراد در معرض فرد مبتلا به سیفلیس اتفاق میافتد. در طی این مرحله، زخم صاف و سختی به نام شانکر (Chancre) در ناحیه تناسلی یا دهان ایجاد میشود. یک شانکر کوچک (نوعی زخم پوستی) و معمولاً بدون درد است، بنابراین ممکن است بسیاری از افراد حتی از وجود آن آگاه نباشند. این زخم در عرض چند هفته یا چند ماه خود به خود از بین میرود. با این حال، این بدان معنا نیست که فرد دیگر سیفلیس ندارد. در صورت عدم درمان با دارو، عفونت به مرحله دوم منتقل میشود. در این مرحله فرد میتواند سیفلیس را از طریق رابطه جنسی واژینال، مقعدی یا دهانی منتقل کند.
۲.سیفلیس ثانویه: حدود یک تا ۶ ماه پس از برطرف شدن زخم سیفلیس، بثورات خشن و ناهموار سیفلیس ظاهر میشود. بثورات میتواند تمام بدن فرد، از جمله کف دست و کف پا (پایین) را پوشش دهد. بثورات معمولاً خارش ندارند. همچنین ممکن است علائم زیر را داشته باشند:
- تب
- خستگی
- زخمهای زگیل مانند
- دردهای عضلانی
- کاهش وزن
- سردرد
- تورم غدد لنفاوی
افراد میتوانند عفونت سیفلیس را در این مرحله در طول رابطه جنسی واژینال، مقعدی یا دهانی منتقل کنند. این علائم میتوانند برای ماهها یا سالها ظاهر شوند و از بین بروند. فقط به این دلیل که بثورات سیفلیس از بین رفته است یا هیچ یک از علائم بالا وجود ندارد، به این معنی نیست که فرد دیگر عفونت سفلیس را ندارد. فرد ناقل است و هنوز نیاز به درمان با دارو دارد. بدون درمان، عفونت به مرحله نهفته منتقل میشود.
۳.سیفلیس نهفته: اگر فرد مبتلا در دو مرحله اول درمان نشود، عفونت به فاز نهفته منتقل میشود. در این مرحله هیچ علامت یا نشانه ظاهری سیفلیس وجود ندارد. برخی از افراد هر از گاهی شعلهور شدن و عود کردن خفیف علائم را تجربه میکنند. در این مرحله، عفونت میتواند به قلب، استخوانها، اعصاب و اندامهای فرد مبتلا آسیب برساند. این فاز نهفته میتواند تا ۲۰ سال طول بکشد. انتقال سیفلیس به شرکای جنسی در مرحله نهفته نادر است. بدون درمان، عفونت به مرحله آخر پیشرفت میکند.
۴.سیفلیس دیررس (ثالثیه): برای بسیاری از افراد، علائم از مرحله نهفته پیش نمیرود، یا به این دلیل که عفونت خود به خود درمان میشود یا به این دلیل که علائم آنقدر خفیف هستند که قابل توجه نیستند. حدود ۲۰ درصد از افراد مبتلا به عفونت سفلیس به مرحله اواخر سیفلیس پیشرفت میکنند که باعث ایجاد طیف وسیعی از مشکلات سلامتی جدی میشود. این مشکلات به کندی رخ میدهند و عبارت هستند از:
- بیماری قلبی
- اختلالات حرکتی و مشکلات عضلانی
- آسیب عصبی
- تشنج
- مشکلات بینایی و از جمله نابینایی

سیفلیس مادرزادی چیست؟
سیفلیس مادرزادی زمانی رخ میدهد که یک فرد باردار عفونت را در دوران بارداری به جنین منتقل کند (مقاله مربوط به عفونت مقاربتی در دوران بارداری و شیردهی را مطالعه فرمایید.). این عفونت باعث مشکلات شدید سلامتی (از جمله مرگ) در نوزادان و کودکان خردسال میشود. پزشک باید در یکی از اولین ویزیتهای دوران بارداری بانوی باردار را از نظر ابتلا به بیماریهای مقاربتی غربالگری کند. در صورت ابتلا به سیفلیس، شروع فوری درمان بسیار مهم است.
سیفلیس چقدر شایع است؟
بر اساس گزارش مرکز کنترل و پیشگیری از بیماری (CDC)، حدود ۱۳۴۰۰۰ مورد سیفلیس در سال ۲۰۲۰ میلادی وجود داشته است. این عفونت در مردان و افرادی که در بدو تولد مرد هستند (AMAB) شایعتر است. مردانی که با مردان رابطه جنسی دارند (MSM) و همجنسگرا هستند؛ بیش از هر گروه دیگری به سیفلیس مبتلا میشوند.
چه کسانی ممکن است به سیفلیس مبتلا شوند؟
هر فردی که از نظر جنسی فعال است ممکن است به سیفلیس مبتلا شود، اما احتمال ابتلا بیشتر میشود اگر:
- رابطه جنسی محافظت نشده داشته باشد، به خصوص اگر فرد چندین شریک جنسی دارد.
- مردی که با مردان رابطه جنسی دارد (MSM).
- فرد مبتلا به HIV است.
- فرد با کسی که تست آزمایش سیفلیس مثبت بوده رابطه جنسی داشته باشد.
- آزمایش برای یک عفونت مقاربتی STI دیگر مانند کلامیدیا، سوزاک یا تبخال مثبت بود.
علائم سیفلیس چیست؟
علائم سیفلیس بسته به مرحله عفونت متفاوت است. در مراحل اولیه بسیار مسری است، زمانی که فرد به احتمال زیاد متوجه علائم میشود.
- در مرحله اول، یک یا چند زخم در ناحیه تناسلی فرد ایجاد میشود. برخی از افراد ممکن است متوجه این علائم نشوند. آنها را با یک جوش یا ضایعات پوستی دیگر اشتباه بگیرند.
- در مرحله دوم، ممکن است فرد دچار بثورات پوستی شده و علائمی شبیه آنفولانزا مانند خستگی، تب، گلودرد و دردهای عضلانی را تجربه کند.
- پس از مرحله دوم، علائم سیفلیس پنهان است (مرحله نهفته). عدم وجود علائم وجود به این معنی نیست که عفونت سفلیس از بین رفته است. تنها چیزی که عفونت را درمان میکند و از پیشرفت آن جلوگیری میکند، درمان با دارو است.
سیفلیس چه شکلی است؟
- در مرحله اول سیفلیس، یک زخم کوچک و صاف روی اندام تناسلی، دهان یا لبها ایجاد میکند. ممکن است شبیه یک جوش باشد و آنقدر کوچک و بیضرر باشد که حتی فرد متوجه آن نشود. این زخم در حدود شش هفته خود به خود از بین میرود.
- در مرحله دوم سیفلیس، بثورات خشن، قرمز یا قهوهای ایجاد میشود. از یک ناحیه شروع میشود اما در نهایت کل بدن فرد را میپوشاند، از جمله کف پا و کف دست. ممکن است بثورات پوستی و یا زخم در دهان، واژن یا مقعد نیز ایجاد شود.


چگونه میتوان به سیفلیس مبتلا شد؟
سیفلیس کل بدن فرد را تحت تاثیر قرار میدهد. با این حال، اولین علامت سیفلیس یک اسکار یا ضایعه زخم مانند است و در جایی که باکتری در حین رابطه جنسی با پوست فرد تماس پیدا میکند، ایجاد میشود. مناطق زیر جایی هستند که فرد به احتمال زیاد زخم سیفلیس (شانکر) را پیدا خواهد کرد:
- در زنان و افرادی که در بدو تولد زن تعیین شدهاند (AFAB)
- روی فرج (آلت تناسلی خارجی)
- داخل یا اطراف واژن
- اطراف مقعد یا داخل راست روده
- روی لب یا درون دهان
- در مردان و افرادی که در بدو تولد مرد هستند (AMAB)
- روی آلت تناسلی یا کیسه بیضه
- زیر پوست ختنه گاه آلت تناسلی
- اطراف مقعد یا داخل راست روده
- روی لب یا درون دهان
چه چیزی باعث بروز سیفلیس میشود؟
باکتری ترپونما پالیدوم (Treponema Pallidum) باعث بروز این عفونت میشود. یک فرد آلوده باکتری را از طریق رابطه جنسی واژینال، مقعدی یا دهانی پخش میکند. این باکتری میتواند از طریق مقعد، واژن، آلت تناسلی، دهان یا پوست زخمی و ناسالم وارد بدن فرد شود. این باکتری همچنان در سراسر بدن فرد پخش میشود که در نهایت میتواند به اندامهای خاصی آسیب برساند.
سیفلیس چگونه انتشار مییابد؟
سیفلیس یک عفونت مسری است، به خصوص در مراحل اولیه و ثانویه زمانی که فرد زخم یا بثورات پوستی دارد. سیفلیس معمولاً در طول تماس جنسی از فردی به فرد دیگر سرایت میکند، حتی اگر دخول یا انزال وجود نداشته باشد. با این حال، اگر قسمتی از بدن فرد سالم با زخم یا بثورات فردی مبتلا به سیفلیس تماس داشته باشد، میتواند به آن مبتلا شود.
اگر فردی سیفلیس دارد و رابطه جنسی دارد، میتواند شریک زندگی خود را نیز آلوده کند. اگر بانوی باردار است و سیفلیس دارد، میتواند آن را به جنین منتقل کند. اما، فرد مبتلا به سفلیس نمیتواند با دست زدن به اشیایی مانند صندلی توالت، ظروف و دستگیره در دیگران را به سیفلیس مبتلا کند و باعث انتقال باکتری شود. این به این دلیل است که باکتریهایی که باعث سیفلیس میشوند نمیتوانند روی اشیاء زنده بمانند.
افراد مبتلا به سفلیس تا چه زمانی ممکن است بیماری را منتقل کنند؟
حتی اگر علائم ظاهری سیفلیس (مانند زخم یا بثورات پوستی) در فرد وجود نداشته باشد، تا زمانی که آنتیبیوتیک مصرف نشود، عفونت همچنان در بدن فرد وجود دارد. اگر فردی سیفلیس دارد و درمان نشود، چه متوجه زخم شده باشد چه نباشد، این فرد عامل سرایت بیماری است (ناقل است). اگر فردی علائم عفونت را دارد یا فکر میکند در معرض تماس با این عفونت قرار گرفته است، فوراً برای درمان با یک پزشک متخصص مراجعه کند.
آیا از طریق بوسیدن نیز امکان ابتلا به سیفلیس وجود دارد؟
شوربختنانه، پاسخ مثبت است. بله، در حالی که ابتلا به سیفلیس در اثر بوسیدن نادر است، اما با تماس مستقیم با زخم سیفلیس میتوان به سیفلیس مبتلا شد. این بدان معناست که اگر فردی زخم شریک زندگی خود را ببوسد، خود را در معرض خطر عفونت قرار داده است. فرد حتی میتواند از طریق زخم پوستی و باز به سیفلیس مبتلا شود. به همین دلیل است که اگر فردی فکر میکند مبتلا به سیفلیس است یا در معرض آن قرار گرفته است، دریافت هر چه سریعتر درمان مهم است.
آیا سیفلیس میتواند در دوران بارداری مشکلاتی ایجاد کند؟
متاسفانه بله؛ اگر بانویی در بارداری سیفلیس دارد و درمان نشود، میتواند عفونت را به جنین خود منتقل کند، در حدود ۴۰ درصد از نوزادان متولد شده از افراد مبتلا به سیفلیس درمان نشده در اثر این عفونت میمیرند. سفلیس شایعترین شیوع عفونت در دوران بارداری به جنین است. اما، اگر نوزاد مستقیماً با زخم این عفونت در واژن مادر تماس داشته باشد، ممکن است در حین زایمان نیز به عفونت سفلیس دچار شود. اگر نوزادی با سیفلیس متولد شود، به آن سیفلیس مادرزادی (Congenital Syphilis) میگویند.
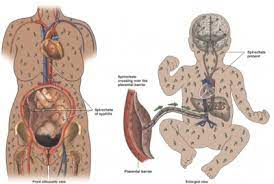

سیفلیس در دوران بارداری همچنین میتواند باعث ایجاد موارد زیر شود:
- سقط جنین
- تولد زودرس
- وزن کم هنگام تولد (وزن کمتر از ۲،۵ کیلوگرم در هنگام تولد).
- مشکلات مربوط به بند ناف
- مرده زایی
- مرگ در ۲۸ روز اول زندگی؛ این تنها در صورتی اتفاق میافتد که نوزاد درمان سیفلیس را دریافت نکند.
این عوارض بالقوه هستند به همین دلیل است که شرکت در ویزیتهای دوران بارداری و انجام آزمایش برای بیماریهای مقاربتی بسیار مهم است (غربالگری قبل از تولد) حتی میتوان قبل از بارداری اقدام به انجام آزمایشات مربوط به غربالگری عفونتهای مقاربتی نمود (غربالگری قبل از بارداری). درمان قبل از هفته ۲۶ بارداری منجر به بهترین نتایج میشود.
عوارض سیفلیس برای سلامتی چیست؟
اگر سفلیس درمان نشود تا آخرین مرحله عفونت پیشرفت کند، فرد در معرض خطر عوارض تهدید کننده زندگی قرار میگیرد. هر چه بیمار مدت طولانیتری مبتلا به سیفلیس باشد، آسیب به بدن او جدیتر و بدتر میشود. به همین دلیل است که درمان فوری بسیار مهم است. سیفلیس درمان نشده میتواند باعث کوری و فلج شود و منجر به مشکلاتی در قلب، مغز، نخاع و سایر اندامهای بیمار شود.
سیفلیس چگونه تشخیص داده میشود؟
پزشک در مورد سابقه جنسی بیمار، از جمله این که آیا رابطه جنسی ایمن انجام میدهد یا خیر، میپرسد. مهم است که بیمار در این بحث با پزشک خود صادق باشد. پزشک میتواند به ارزیابی خطر در فرد کمک کند و آزمایشاتی را برای بیماریهای مقاربتی او تجویز کند.
برای آزمایش سیفلیس، پزشک ابتدا فرد مبتلا را معاینه میکند و نمونه خون میگیرد تا علائم عفونت را بررسی کند. پزشک ممکن است مقداری مایع یا تکه کوچکی از پوست را از زخم سیفلیس خارج کند و زیر میکروسکوپ به آن نگاه کند. تنها راه برای اطمینان از این که آیا فردی سیفلیس دارد یا خیر، مراجعه به پزشک و انجام یک تست آزمایشگاهی است.
درمان سیفلیس چگونه است؟
پزشک سیفلیس را با آنتی بیوتیک درمان میکند. آنتی بیوتیکها نوعی دارویی هستند که عفونتهای باکتریایی را از بین میبرند و درمان میکنند. پنیسیلین رایجترین داروی مورد استفاده برای سیفلیس است. این که فرد مبتلا چه مقدار دارو نیاز دارد و چه مدت آن را مصرف کند به مرحله بیماری و علائم سفلیس بستگی دارد.
حتی اگر زخم یا بثورات از بین برود، بیمار باید تمام آنتیبیوتیکهای خود را تمام کند (دوره درمان را کامل کند). فرد مبتلا باید با هر کسی که در دو سال گذشته با او رابطه جنسی داشته است، تماس بگیرد و به آنها بگوید که باید آزمایش شوند تا مطمئن شوند آنها به بیماری سفلیس مبتلا نشدهاند.
پزشک پس از درمان سیفلیس، خون فرد را آزمایش میکند تا مطمئن شود که عفونت از بین رفته است. فرد میتواند پس از درمان مجدداً به این عفونت مبتلا شود، بنابراین افراد باید مطمئن شوند که رابطه جنسی ایمن داشته باشند و در صورت افزایش خطر ابتلا به سیفلیس، به طور منظم آزمایش بدهند.
آیا سیفلیس ۱۰۰ درصد قابل درمان است؟
خوشبختانه بله، پزشک میتواند سیفلیس را با آنتیبیوتیکها درمان کند. آنتیبیوتیکها عفونت را درمان میکنند، اما هیچ راهی برای ترمیم اندامهای آسیب دیده توسط سیفلیس وجود ندارد.
چگونه میتوان خطر ابتلا به سیفلیس را کاهش داد؟
تنها راه پیشگیری از سیفلیس (و سایر بیماریهای مقاربتی) پرهیز از رابطه جنسی است. اگر فردی از نظر جنسی فعال است، میتواند با استفاده از کاندوم (مردانه و یا زنانه) یا دنتال دَم (Dental Dam) در طول رابطه جنسی، خطر عفونت خود را کاهش دهد. استفاده صحیح از کاندوم مردانه و یا کاندوم زنانه برای کاهش احتمال ابتلا به عفونت بسیار مهم است.
از شرکای جنسی خود در مورد سابقه آنها و این که آیا آنها برای بیماریهای مقاربتی آزمایش شدهاند سؤال کنید. اگر شریک زندگی فردی سیفلیس داشته باشد، میتواند خود فرد را مجدداً آلوده کند. مهم است که دو طرف رابطه جنسی نیز تحت درمان قرار گیرند.
چشم انداز افراد مبتلا به سیفلیس چیست؟
آنتیبیوتیکها میتوانند سفلیس را در مراحل اولیه درمان کنند. اگر افراد مبتلا زودتر درمان شوند، سیفلیس باعث مشکلات سلامتی طولانی مدت نمیشود. بدون درمان، سیفلیس میتواند مشکلات سلامتی جدی ایجاد کند. این میتواند به قلب، استخوانها، مغز، چشمها، ماهیچهها و اعصاب آسیب برساند و گاه میتواند کشنده باشد.
آیا پس از درمان میتوان دوباره به سیفلیس مبتلا شد؟
متاسفانه بله؛ پس از درمان میتوان دوباره به عفونت سفلیس مبتلا شد. به همین دلیل مهم است که فرد رابطه جنسی ایمن داشته باشد و اگر در معرض خطر عفونت است، حتماً برای بررسی وجود باکتری عامل سفلیس آزمایش بدهد.
نکات بهداشتی و مراقبتی در برابر سفلیس
سیفلیس و سایر عفونتهای مقاربتی (STIs) باعث مشکلات جدی در سلامت افراد میشوند. مبتلایان به مراقبتهای پزشکی فوری نیاز دارند. اگر عفونت مقاربتی تشخیص داده شد، تکمیل درمان مهم است، بنابراین لازم است تا مبتلایان عفونت را گسترش ندهند. کارهای دیگری که باید انجام دهند عبارت هستند از:
- با هر کسی که با او تماس جنسی داشته است تماس بگیرند تا آنها را مطلع کنند تا آنها نیز بتوانند تحت درمان قرار گیرند.
- با استفاده از کاندوم یا دنتال دَم، رابطه جنسی ایمن تمرین شود.
- به طور منظم برای این عفونت و سایر بیماریهای مقاربتی آزمایش انجام شود.
- تعداد شرکای جنسی خود را به حداقل برسانید.
- از پرسیدن سابقه جنسی از شرکای جدید نترسید.
چه زمانی باید به پزشک برای سفلیس مراجعه کرد؟
اگر فرد زخمهای پوستی یا بثورات در ناحیه تناسلی یا دهان خود دارد، هر چه سریعتر با یک پزشک تماس بگیرد. پزشک میتواند فرد را برای سیفلیس آزمایش کند و در صورت ابتلا به عفونت، درمان را آغاز کند. هر چه زودتر درمان صورت بپذیرد، احتمال بروز عوارض طولانی مدت کمتر خواهد شد.
آیا سیفلیس یک بیماری مقاربتی (STD) یا عفونت مقاربتی (STI) است؟
STD مخفف (بیماریهای مقاربتی) و STI مخفف (عفونتهای منتقله از راه جنسی) است. اما منظورم عموم این است که عفونتهایی که در طول رابطه جنسی از فردی به فرد دیگر منتقل میشوند (بیماریهای آمیزشی یا عفونتهای آمیزشی) و تفاوتی بین این دو واژه نمیبینند. هیچ تفاوت واقعی بین STI و STD وجود ندارد. هر دوی آنها شرایطی را توصیف میکنند که میتواند بیماری و عفونت از طریق فعالیت جنسی محافظت نشده از فردی به فرد دیگر منتقل شود. با این حال، اصطلاح STI دقیقتر است و نسبت به STD دارای بار تاریخی و اجتماعی کمتری است. سفلیس هم میتواند در مرحله نخستین یک عفونت مقاربتی باشد و اگر درمان به موقع صورت نگیرد یک بیماری جنسی محسوب میشود.
سخن آخر
سیفلیس یک عفونت مقاربتی (STI) است که باعث زخم و بثورات پوستی میشود. بدون درمان میتواند تهدید کننده زندگی باشد. سیفلیس یک بیماری مقاربتی قابل درمان است. مهم است که فرد آزمایش بدهد تا بتواند در مراحل اولیه عفونت درمان شود. سیفلیس درمان نشده میتواند منجر به مشکلات سلامتی طولانی مدت شود. بیمار باید یک گفتگوی صریح و صادقانه با پزشک در مورد سابقه جنسی خود داشته باشد. پزشک میتواند به فرد مبتلا به سفلیس در ارزیابی خطر، انجام اقدامات احتیاطی و برنامهریزی برای سالم ماندن کمک کند.
