اثرات بیماری تالاسمی بر روند بارداری
تالاسمی یک بیماری ارثی خونی است. این بیماری دارای درجات متفاوتی است که میتواند خفیف، متوسط و یا شدید باشد و بالطبع به اندازه شدت بروز، عوارض و مشکلات آن نیز متفاوت خواهد بود. بانوان مبتلا به تالاسمی همیشه از فرزندآوری وحشت دارند اما لازم است بدانید که همه انواع تالاسمی برای مادر و جنین تهدید کننده و خطرناک نیست در ضمن گاهی ژن ابتلا به تالاسمی از پدر به فرزند منتقل میشود بنابراین در مراحل غربالگری لازم است تا ژن پدر نیز از لحاظ وضعیت صفت تالاسمی بررسی شود. در این مقاله به موضوع تالاسمی پرداختهایم. تیم متخصص پینو بیبی سعی میکند تا در سلسله مقالات مختلف انواع بیماریها و تاثیرات آنها بر روند بارداری را بررسی کند و پیش از این نیز مقالات مربوط به دیابت، فشار خون، صرع، واریس و … در مجله اینترنتی پینو بیبی منتشر شدهاند. تیم متخصص پینو بیبی امیدوار است تا با انتشار مقالاتی از این دست دغدغه شما بانوان عزیز را تا حدوی مرتفع سازد و به شما بانوان محترم در داشتن یک بارداری سالم و موفق خدمتی هر چند کوچک ارائه کند.

تأثیر تالاسمی بر بارداری
بیماری تالاسمی یک بیماری ژنتیکی است. در اثر این بیماری ممکن است فرد دچار انواع خاصی از کم خونی شود. در این مقاله قصد داریم تا شما را با انواع تالاسمی و اثرات آنها بر پروسه بارداری آشنا کنیم و به این سوالات پاسخ دهیم که آیا بانوان باردار مبتلا به تالاسمی میتوانند روند بارداری را به صورت موفق طی کنند و بارداری موفقی را تجربه کنند؟ آیا باید از تولد همه نوزادان مبتلا به تالاسمی در مراحل غربالگری جلوگیری کرد؟ چه اقداماتی برای بانوان باردار مبتلا به تالاسمی ضروری است؟ پس با مطالعه این مقاله مفید اطلاعات خود را در زمینه این موضوع مهم بالا ببرید.
تلاسمی چیست؟
تالاسمی یک اختلال خونی ارثی (یعنی از طریق ژنها از والدین به فرزندان منتقل میشود) است. تالاسمی زمانی رخ میدهد که بدن پروتئین کافی به نام هموگلوبین که بخش مهمی از گلبولهای قرمز خون است را تولید نمیکند. وقتی هموگلوبین کافی وجود نداشته باشد، گلبولهای قرمز خون به درستی کار نمیکنند و مدت زمان کوتاهتری دوام میآورند، بنابراین گلبولهای قرمز سالم کمتری در جریان خون حرکت میکنند. گلبولهای قرمز اکسیژن را به تمام سلولهای بدن میرسانند. اکسیژن در واقع نوعی ماده غذایی است که سلولها برای فعالیت و زنده ماندن از آن استفاده میکنند. هنگامی که گلبولهای قرمز سالم کافی وجود نداشته باشد، اکسیژن کافی به سایر سلولهای بدن نیز نمیرسد، که ممکن است باعث شود فرد احساس خستگی، ضعف یا تنگی نفس کند. این وضعیتی است که به آن کم خونی میگویند. افراد مبتلا به تالاسمی ممکن است کم خونی خفیف یا شدید داشته باشند. کم خونی شدید میتواند به اندامها آسیب برساند و منجر به مرگ شود.
انواع مختلف تالاسمی چیست؟
وقتی در مورد انواع مختلف تالاسمی صحبت میکنیم، ممکن است در مورد یکی از دو مورد زیر بحث کنیم:
- چه بخشی از هموگلوبین که تحت تأثیر قرار میگیرد: زنجیره آلفا یا زنجیره بتا
- شدت تالاسمی که با کلماتی نظیر صفت، حامل، واسطه یا عمده توصیف میشود.
هموگلوبین که اکسیژن را به تمام سلولهای بدن میرساند، از دو قسمت مختلف به نامهای آلفا و بتا ساخته شده است. وقتی سخن از تالاسمی «آلفا» یا «بتا» به میان میآید، این به بخشی از هموگلوبین اشاره دارد که ساخته نمیشود. اگر قسمت آلفا یا بتا ساخته نشده باشد، بلوکهای ساختمانی کافی برای تولید مقادیر طبیعی هموگلوبین وجود ندارد. مقادیر پایین قسمت آلفا منجر به تالاسمی آلفا میشود و مقادیر کم قسمت بتا، موجب ایجاد بتا تالاسمی میشود.
هنگامی که از کلمه ویژگی «مینور»، «اینترمدیا» یا «ماژور» استفاده میشود، این کلمات شدت تالاسمی را توصیف میکنند. فردی که دارای ویژگی تالاسمی است ممکن است اصلاً علائمی نداشته باشد یا ممکن است فقط کم خونی خفیف داشته باشد، در حالی که فرد مبتلا به تالاسمی ماژور ممکن است علائم شدید داشته باشد و ممکن است نیاز به تزریق خون منظم داشته باشد.
همانطور که ویژگیهای رنگ مو و ساختار بدن از والدین به فرزندان منتقل میشود، ویژگیهای تالاسمی نیز از والدین به فرزندان منتقل میشود. نوع تالاسمی شخص بستگی به این دارد که فرد چه تعداد و چه نوع صفاتی مرتبط با تالاسمی را به ارث برده یا از والدین خود دریافت کرده است. به عنوان مثال، اگر فردی یک صفت بتا تالاسمی را از پدرش و دیگری را از مادرش دریافت کند، به بتا تالاسمی ماژور مبتلا خواهد شد. اگر فردی یک صفت آلفا تالاسمی را از مادرش و قسمتهای آلفای نرمال را از پدرش دریافت کند، دارای صفت تالاسمی آلفا (که به آن آلفا تالاسمی مینور نیز گفته میشود) خواهد بود. داشتن یک ویژگی تالاسمی به این معنی است که شما ممکن است هیچ علامتی نداشته باشید، اما امکان دارد این ویژگی را به فرزندان خود منتقل کنید و خطر ابتلا به تالاسمی را در آنها افزایش دهید. گاهی اوقات، تالاسمیها نامهای دیگری مانند آنمی کولی Cooley’s Anemia یا هموگلوبین بارت هیدروپس جنینی Bart hydrops fetalis دارند. این نامها مختص برخی از تالاسمیها هستند به عنوان مثال، کم خونی کولی همان بتا تالاسمی ماژور است.
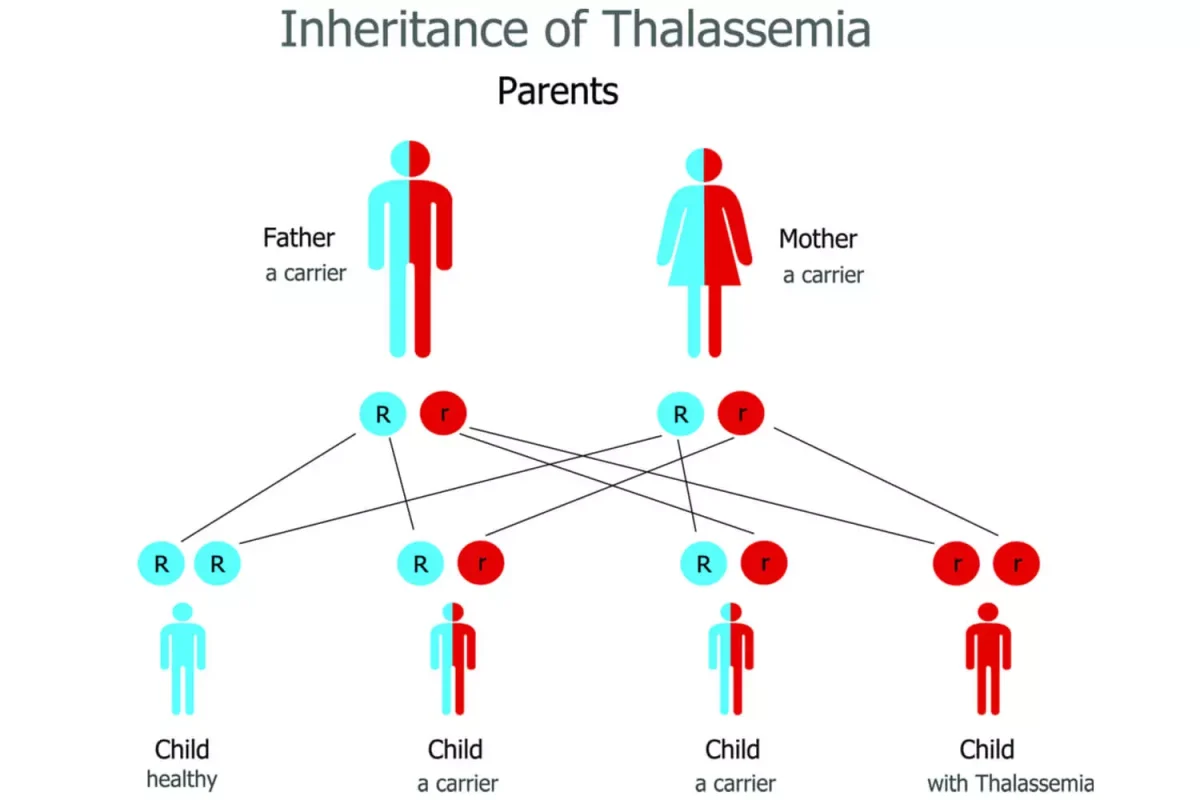
احتمال ریسک ابتلای فرزندان به تالاسمی
اگر یکی از والدین حامل تالاسمی باشد احتمال اینکه جنین نیز دچار این نقص ژنتیکی باشد یک دوم است و ممکن است جنین مانند یکی از والدین خود به تالاسمی مبتلا شود.
اگر هر دو والدین به تالاسمی مبتلا باشند و یا ناقل صفت تالاسمی باشند، ممکن است جنین یکی از حالات زیر را داشته باشد:
- احتمال این که کودک ناقل تالاسمی نباشد و به این بیماری هم دچار نباشد، یعنی کاملاً سالم باشد یک چهارم است.
- احتمال این که کودک علائم تالاسمی را نداشته باشد یک دوم است.
- احتمال این که کودک به تالاسمی شدید نوع ماژور مبتلا باشد یک چهارم میباشد.
تالاسمی چه تأثیری بر بارداری دارد؟
تالاسمی ممکن است بر توانایی فرد برای باردار شدن تأثیر بگذارد، به خصوص اگر فرد به نوع متوسط یا شدید تالاسمی دچار باشد. همچنین ممکن است منجر به افزایش احتمال خطرات سلامتی در دوران بارداری شود. کارهای زیادی وجود دارد که میتوان انجام داد تا خطرات را به حداقل رساند. برخی از ازن تمهیدات در ادامه ارائه شدهاند.
اقدامات قبل از بارداری برای افراد مبتلا به تالاسمی
اگر یکی از والدین مبتلا به تالاسمی باشد، قبل از این که این زوج تصمیم به فرزند آوری بگیرند لازم است تا با پزشک خود در مورد فرزندآوری و چالشهای پیش رو مشورت کنند. تالاسمی یک بیماری ارثی است، به این معنی که والدین بیماری را به فرزند خود منتقل کنید. بهتر است با یک مشاور ژنتیک نیز مشورت شود؛ مشاورین ژنتیک میتواند به سوالات والدین در خصوص خطرات احتمالی، مشکلاتی که وجود دارد راهکار رائه دهند.
بسته به عوامل متعددی و میزان شدت تالاسمی در والدین، ممکن است متخصص آزمایشاتی را جهت اطمینان از تخمین میزان خطرات بارداری مورد بررسی قرار دهد. بسته به عوامل متعددی، ممکن است پزشک بخواهد والدین یک یا چند مورد از آزمایشهای زیر را انجام بدهند.
- ژنتیک: از آنجایی که تالاسمی یک اختلال ارثی است، به این معنی که از طریق ژنها از والدین به فرزند منتقل میشود، شریک زندگی فرد باید غربالگری شود تا ببیند آیا او حامل ژنهای معیوب مرتبط با تالاسمی است یا خیر. اگر هم زن و هم مرد دارای ژن معیوب برای تالاسمی باشند، ممکن است پزشک قبل از تولد بچهها آنها را از نظر تالاسمی غربالگری کند.
- سطح آهن: ممکن است فرد به دلیل تزریق منظم خون، سطح آهن بالایی داشته باشد. سطوح بالای آهن میتواند در دوران بارداری خطرناک باشد. پزشک ممکن است از MRI برای اندازهگیری سطح آهن در اندامهای مادر از جمله کبد و قلب استفاده کند.
- عملکرد قلب و کبد: پزشک ممکن است آزمایشهای قلب مانند نوار قلب (ECG یا EKG) یا اکوکاردیوگرام را انجام دهد، یا ممکن است از زن بخواهد هولتر (مانیتور رویداد) را به گردن بیاویزد. برای بررسی کبد، ممکن است پزشک از سونوگرافی یا MRI برای بررسی بیماری کبد (فیبروز) استفاده کند.
- تراکم مواد معدنی استخوان: از آنجایی که استخوانهای ضعیف ناشی از پوکی استخوان یکی از عوارض تالاسمی هستند، پزشک ممکن است آزمایشی را برای اندازهگیری تراکم استخوان فرد انجام دهد. این آزمایشها معمولاً با استفاده از دستگاه جذب سنجی اشعه ایکس با انرژی دوگانه (DEXA) انجام میشوند.
- عفونتها: بسیاری از ویروسها میتوانند منجر به خطرات شدید سلامتی در دوران بارداری شوند. پزشک ممکن است برای فرد جهت بررسی و تشخیص احتمال عفونتهای ویروسی خاص مانند هپاتیت B، هپاتیت C، HIV، سیتومگالوویروس و پارو ویروس انسانی B19 آزمایش تجویز کند. همچنین پزشکان به چنین افرادی توصیه میکنند که در مورد واکسیناسیونهای معمول به روز باشند.
- عملکرد تیروئید: تالاسمی میتواند باعث شود غده تیروئید شخص مبتلا به تالاسمی، هورمونهای تیروئید بسیار کمی تولید کند. این میتواند باردار شدن را دشوار کند. پزشک میتواند سطح هورمون تیروئید فرد را با استفاده از آزمایش خون اندازهگیری کند.
تالاسمی و اضافه بار آهن مرتبط با آن؛ میتواند مشکلاتی را در باروری برای مردان و زنان ایجاد کند. باروری توانایی بچهدار شدن است. اگر برای باردار شدن با شریک زندگی در این زمینه مشکلی وجود دارد؛ باید با متخصص مشورت شود. پزشک ممکن است فرد را به یک پزشک متخصص زنان و زایمان در باروری ارجاع دهد. این متخصص میتواند برنامهای برای او و خانوادهاش که بهترین نتیجه را داشته باشد؛ ارائه نماید.
بانوان باردار مبتلا به تالاسمی لازم است تا با چه متخصصینی مشاوره کنند؟
زن باردار مبتلا به تالاسمی توسط تیمی تحت مراقبت خواهد گرفت. این متخصصین هر کدام از جنبههای مختلف سلامت بانوی باردار و جنین را تحت کنترل دارند تا به هر دوی آنها بهترین کمک را ارائه نمایند. به خصوص سلامت مادر در این مورد بسیار حائز اهمیت است. این متخصصین شامل: متخصص زنان و زایمان، ماما، متخصص خونشناسی در زمینه درمان تالاسمی (آنکولوژیست) هستند. بسته به این که شدت تالاسمی چقدر است ممکن است بانوی باردار به مشاوره و مراجعه به پزشک متخصص دیابت (دیاباتولوژیست) و یک پزشک متخصص قلب (کاردیولوژیست) نیز نیاز داشته باشد.
تالاسمی در دوران بارداری
اگر زن تالاسمی دارد و اکنون باردار است، باید جهت انجام معاینات به طور مکرر به پزشک خود مراجعه کند؛ این مراجعات به صورت هر هفته در سه ماهه اول و دوم بادرای (بیست و هشتم هفته اول حاملگی) و سپس هر ۲ هفته یکبار تا پایان بارداری خواهد بود.
ممکن است پزشک بخواهد آزمایشهای بیشتری را برای بررسی عملکرد قلب، کبد یا تیروئید انجام دهد. همچنین ممکن است پزشک زن باردار را از لحاظ ریسک ابتلا به دیابت بارداری در هفته شانزدهم غربالگری کند و بسته به نتایج اولین آزمایش ممکن است غربالگری را در هفته بیست و هشتم تکرار کند. در نهایت، اگر در طول دوران بارداری به تزریق خون به عنوان بخشی از درمان نیاز باشد، ممکن است پزشک به قطع یا تعویض داروی کلات آهن اقدام کند.
پزشک همچنین سلامت جنین را کنترل میکند و او را برای وجود یا شدت تالاسمی آزمایش خواهد کرد. اگر جنین به شکل جدی به تالاسمی مبتلا باشد، ممکن است قبل از تولد برای درمان کمخونی جنین و جلوگیری از مشکلات سلامتی تهدید کننده زندگی او پس از تولد نیاز به تزریق خون باشد.
انجام اقدامات احتیاطی میتواند به کاهش خطر عوارض بارداری کمک کند، اما هنوز هم ممکن است مشکلاتی پیش بیایید. عوارض بارداری در بانوان مبتلا به تالاسمی عبارت هستند از:
- دیابت بارداری
- فشار خون بالا (فشار خون بارداری)
- سنگ کلیه یا کیسه صفرا
- جدا شدن جفت، که زمانی اتفاق میافتد که جفت قبل از تولد از رحم جدا شود
- عفونت دستگاه ادراری (UTI)
در برخی موارد (البته شایع نیست)، ممکن است مشکلات قلبی در دوران بارداری رخ دهد که میتواند تهدیدکننده زندگی مادر باشد. در مورد اقداماتی که میتوان برای کمک به قلب زائو در طول بارداری و بعد از آن انجام شود، باید حتماً با پزشک مشورت شود.
آیا ابتلا به تالاسمی مادر، جنین را تحت تأثیر قرار میدهد ؟
اگر زن باردار به تالاسمی ماژور یا متوسط مبتلا باشد، پزشک به مادر توصیه میکند که در بخش زایمان و تحت شرایط کنترل شده در بیمارستان زایمان خود را انجام دهد. همچنین مادر و نوزاد در طول زایمان تحت کنترل مداوم قرار بگیرند.
اگر زن باردار دارای یکی از انواع بسیار جدی تالاسمی باشد، پزشک انجام یک زایمان سریع را برای او برنامهریزی میکند. پزشک معمولاً از مادر میخواهد که مرحله سوم زایمان را مدیریت کند. مرحله سوم زایمان زمانی است که مادر جفت را پس از زایمان به سمت خارج از رحم فشار میدهد. مدیریت مرحله سوم به سلامت مادر در مقابل خونریزیهای سنگین کمک میکند. با این مدیریت مادر به میزان کمی در معرض خطر ایجاد لختههای خون بعد از زایمان قرار میگیرد. پزشک به مادر مبتلا به تالاسمی توصیه خواهد کرد که تزریق روزانه هپارین با جرم مولکولی پایین را به مدت یک هفته داشته باشد تا مانع تشکیل لختههای خون شود.
مصرف هپارین برای شیردهی در کنار درمان تالاسمی بیخطر است و تیم پزشکی سعی میکند تا در این امر از مادر مبتلا حمایت کند. فراموش نکنید که تغذیه با شیر مادر بهترین شروع را برای زندگی کودک به ارمغان میآورد.

آزمایشات جنینی برای تشخیص تالاسمی چگونه است؟
متخصصین برای حفظ سلامت هر چه بهتر مادر در طول دوران بارداری تلاش خواهند کرد، بنابراین جنین بهترین شروع ممکن را در زندگی خواهد داشت. به عنوان مثال، متخصصین مطمئن خواهند شد که با اقدامات درمانی تا حد ممکن، کم خونی شدید مادر را کنترل کردهاند، زیرا این امر میتواند بر رشد جنین تأثیر بگذارد.
کم خونی شدید و طولانی مدت زن باردار میتواند بر چگونگی رسیدن مواد مغذی به جنین تأثیر بگذارد. به همین دلیل تیم پزشکی، رشد جنین را در سراسر دوران بارداری کنترل خواهند کرد. علاوه بر اسکنهای روتین بارداری، پزشک هر چهار هفته یکبار از هفته بیست و چهارم برای بررسی رشد جنین اسکن انجام میدهد.
آزمایشهای تشخیصی تالاسمی در دوران بارداری
اگر والدین مبتلا به تالاسمی تریت (نوع خفیف) باشند با انجام برخی از آزمایشها میتوان تشخیص داد که آیا جنین هم این بیماری را به ارث برده است یا نه. آزمایشهای زیر جهت تشخیص ابتلا جنین به تالاسمی انجام میگیرد:
- نمونهبرداری از پرزهای جفتی جنین: در این تست نمونه کوچکی از جفت برای آزمایش DNA در هفتههای یازدهم تا چهاردهم بارداری گرفته میشود.
- آمینوسنتز: در این آزمایش، مایع آمونیاکی اطراف جنین در هفته پانزدهم بارداری مورد آزمایش قرار میگیرد.
- آزمایش خون جنین: که در آن نمونه خون جنین از بند ناف بین هفته هجدهم تا بیست و یکم گرفته میشود.
زمانی که جنین به تالاسمی آلفا ماژور مبتلا شده باشد احتمال زنده ماندن او بسیار کم است. برخی از والدین ترجیح میدهند که بارداری را خاتمه دهند. این به این دلیل است که متأسفانه احتمال این که کودک یک زندگی سالم و با کیفیت خوب داشته باشد بسیار پایین است؛ حتی اگر تحت درمانهای پیشرفته و سخت قرار گیرد. تشخیص سریع و به موقع برای مادر و بقیه اعضای خانواده بهتر است زیرا فرصت تصمیمگیری خواهید داشت و همچنین از لحاظ عاطفی رابطه با بین مادر و جنین کمتر است. نتایج محرمانه است و اگر نتایج آزمایشها مثبت باشد یک مشاور، گزینههای پیش رو را برای والدین توضیح میدهد تا والدین بتوانید تصمیمگیری منطقیتری داشته باشند.