سندرم شوگرن یک بیماری خودایمنی است و زمانی اتفاق میافتد که سیستم ایمنی بدن به غدههایی که رطوبت را در بدن تولید و کنترل میکنند آسیب میزند. سندرم شوگرن با کاهش تولید اشک، بزاق و مخاط مشخص میشود که منجر به خشکی غشاهای بدن میشود. شایعترین علامت بروز این نشانگان خشکی مزمن و غیرعادی در چشم، دهان یا واژن است. یک پزشک به بیمار کمک میکند تا ترکیبی از درمانها را بیابند که علائم بیماری را مدیریت میکند و روی روال روزانه فرد تأثیر کمتری داشته باشد. در این مقاله پینو بیبی به بررسی نشانگان شوگرن میپردازد.

سندرم شوگرن چیست؟
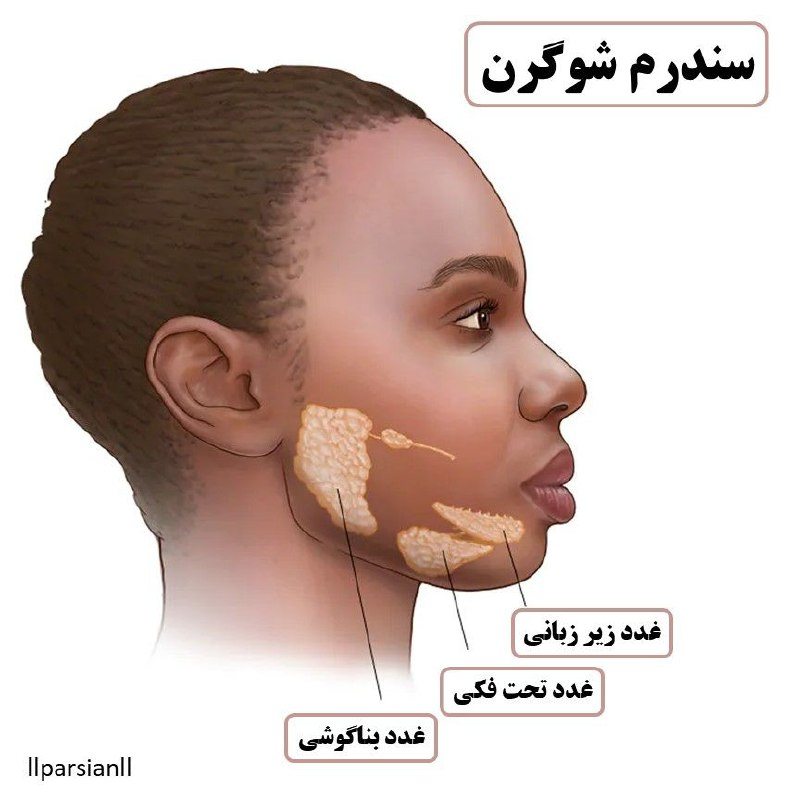
نشانگان شوگرن Sjogren’s Syndrome یک بیماری خود ایمنی سیستمیک است. سندرم شوگرن یک بیماری خودایمنی است که باعث میشود غدد شما رطوبت کمتری نسبت به آن چه که باید تولید کنند. سندرم شوگرن وضعیتی است که باعث درد مفاصل، خشکی چشم و دهان و تعدادی عوارض در سراسر بدن میشود. در سندرمشوگرن، سیستم ایمنی بدن به غدد بدن که رطوبت را تولید و کنترل میکنند، از جمله به غدد زیر آسیب میرساند:
- چشم (سیستم اشکآور)
- دهان (غدد بزاقی)
- بینی
- گلو
- دستگاه گوارش
- واژن
اگر خشکی جدیدی در چشمها، دهان و یا هر جای دیگری از بدن ایجاد میشود، به خصوص اگر علائم دیگری مانند درد نیز وجود دارد باید به یک پزشک مراجعه کرد.
انواع سندرم شوگرن
سندرم شوگرن به افتخار پزشک سوئدی، هنریک شوگرن، که در اوایل دهه ۱۹۹۰ میلادی آن را کشف کرد، نامگذاری شده است. سندرم شوگرن میتواند به عنوان یک بیماری اولیه یا یک وضعیت ثانویه رخ دهد. متخصصان سندرم شوگرن را به دو نوع طبقه بندی میکنند:
- سندرم شوگرن اولیه که به خودی خود ایجاد میشود و به دلیل بیماری دیگری ایجاد نمیشود. اگر فرد یک بیماری خودایمنی دیگری نداشته باشد، سندرم شوگرن اولیه تشخیص داده میشود.
- سندرم شوگرن ثانویه زمانی اتفاق میافتد که وضعیت یا موضوع دیگری باعث (محرک) سندرم شوگرن شود. سندرم شوگرن زمانی که همراه با یک بیماری خودایمنی دیگر رخ میدهد، یک بیماری ثانویه محسوب میشود.
سندرم شوگرن چقدر شایع است؟
با توجه به بنیاد سندرم شوگرن، این بیماری در میان شایعترین اختلالات خودایمنی است. تخمین زده میشود که این بیماری حدود ۴ میلیون آمریکایی را تحت تاثیر قرار دهد. سندرم شوگرن در زنان شایعتر از مردان است و تقریباً ۹۰ درصد از افرادی که این بیماری را دارند زنان هستند. میانگین سن شروع آن بالای ۴۰ سال است اما مردان، زنان و کودکان میتوانند در هر سنی به سندرم شوگرن مبتلا شوند.
علائم سندرم شوگرن چیست؟
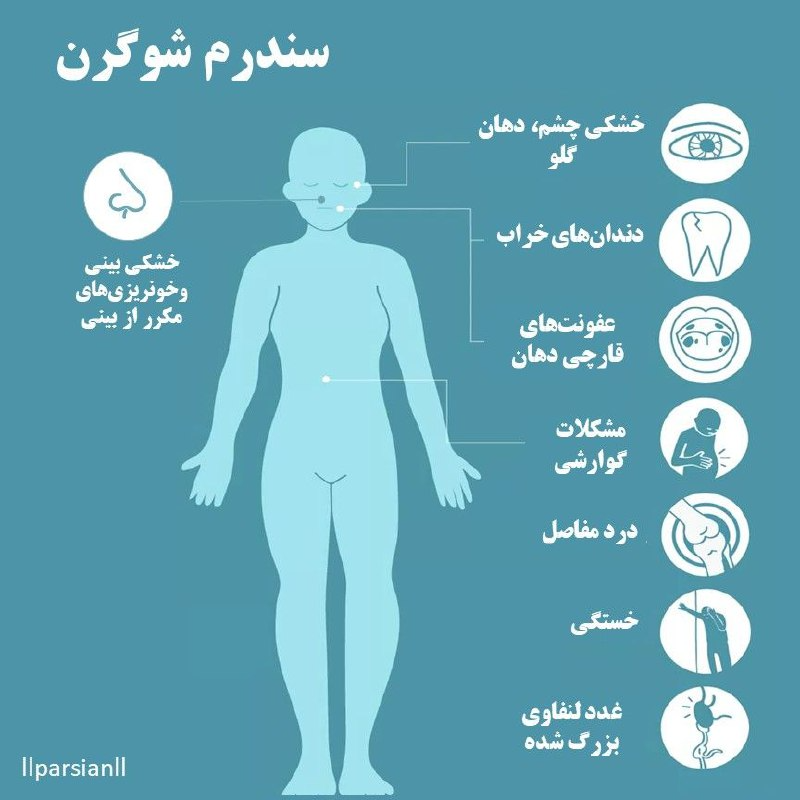
نشانگان شوگرن میتواند تعدادی از علائم ناراحت کننده ایجاد کند. این یک بیماری مزمن است و علائم ممکن است ظاهر شوند و از بین بروند، اما تمایل دارند تا سالها تشدید شوند و دوباره ظاهر شوند. اثرات سندرمشوگرن ممکن است نسبت به یکدیگر بیربط به نظر برسند. بسیاری از مردم صحبت با پزشک خود را در مورد آن به تعویق میاندازند زیرا اثرات خفیف و تا حدودی مبهم ایجاد میکند. برخی از اثرات مشابه آرتریت روماتوئید و لوپوس است. در واقع، تقریباً نیمیاز افراد مبتلا به سندرم شوگرن دارای یک بیماری خود ایمنی دیگر نیز هستند. شایعترین علامت سندرم شوگرن، خشکی غیر معمول در بخشهای مختلف بدن است، از جمله:
- خارش چشم و یا خشکی چشم، که ممکن است احساس شن و یا سوزش نیز داشته باشد.
- سوزش و قرمزی چشم
- خشکی دهان (خشکی دهان)، زخم دهان یا تف غلیظ (بزاق)
- خشکی واژن
- پوست خشک
- خشکی بینی و خونریزیهای مکرر از بینی
- خشکی گلو (از جمله سرفههای مکرر)
علاوه بر خشکی، سندرم شوگرن میتواند علائم دیگری نیز ایجاد کند، عبارت هستند از:
- سفتی، تورم و درد مفاصل
- درد یا ضعف عضلانی
- زبان ترک خورده و یا دردناک
- بزرگ شدن و تورم غدد لنفاوی
- تورم غدد اطراف صورت، فک و گوش
- خستگی (احساس خستگی دائمی)
- مشکل در بلع (دیسفاژی)، مشکل در جویدن و یا صحبت کردن
- مه مغزی (مشکل در تفکر یا تمرکز)
- تغییر در حس چشایی و یا بویایی
- پوسیدگی دندان (حفره) یا از دست دادن
- نوروپاتی (آسیب عصبی)
- مشکلات گوارشی، سوزش سر دل و یا انواع دیگر سوء هاضمه
- حساسیت به نور
- عفونتهای مخمری در دهان
سندرم شوگرن میتواند تعدادی از عوارض نادر یا جدی همراه با علائم ناراحت کننده مختلفی مانند درد، تب، عفونت، سرفه، مشکلات تنفسی، کاهش حجم ادرار و گیجی ایجاد کند. عوارض نادر سندرم شوگرن عبارت هستند از:
- عفونت چشم یا دهان
- بثورات پوستی روی بازوها و پاها
- واسکولیت، که التهاب رگهای خونی است (میتواند به بثورات کمک کند).
- التهاب در ریهها، کبد و کلیه
- مسائل عصبی، که منجر به بیحسی، سوزن سوزن شدن و ضعف میشود.
- لنفوم (سرطان گلبول سفید)
اگر تب، درد شدید، قرمزی یا تورم چشمها، دهان، مفاصل یا گلو میتواند نشانهای از عفونت باشد. این علائم نیاز به مراقبت فوری پزشکی دارند.
چه چیزی باعث سندرم شوگرن میشود؟
سندرم شوگرن یک بیماری خودایمنی است. بیماریهای خودایمنی زمانی اتفاق میافتند که سیستم ایمنی بدن به جای محافظت از بدن فرد، به اشتباه به بدن او آسیب میزند. کارشناسان مطمئن نیستند که چه چیزی باعث میشود سیستم ایمنی بدن به غدد اشخاص حمله کند و باعث سندرم شوگرن شود. نشانگان شوگرن اولیه بدون هیچ محرک یا علت شناخته شدهای رخ میدهد. سایر شرایط سلامتی باعث ایجاد سندرمشوگرن ثانویه میشود، به ویژه سایر بیماریهای خود ایمنی و برخی عفونتهای ویروسی. عفونتهای ویروسی که میتوانند باعث ایجاد سندرمشوگرن ثانویه شوند عبارت هستند از:
- هپاتیت C
- سیتومگالوویروس CMV
- ویروس اپشتین بار
- ویروس T-لنفوتروپیک انسانی HTLV1
- کووید ۱۹
هر بیماری خودایمنی میتواند باعث ایجاد سندرمشوگرن ثانویه شود. برخی از بیماریهای خودایمنی که با سندرمشوگرن مرتبط هستند عبارت هستند از:
- روماتیسم مفصلی
- آرتریت پسوریاتیک
- لوپوس
حتی اگر مطالعات نشانگان شوگرن را با شرایط دیگر مرتبط دانستهاند، هیچ تضمینی وجود ندارد که در صورت داشتن این شرایط به آن مبتلا شوید. به طور مشابه، سندرم شوگرن ممکن است فرد را بیشتر در معرض ابتلا به سایر بیماریهای خودایمنی قرار دهد، اما این بدان معنا نیست که قطعاً این کار را اتفاق خواهد افتاد.
عوامل خطر برای سندرم شوگرن چیست؟
هرکسی ممکن است به سندرمشوگرن مبتلا شود، اما گروههای خاصی از افراد بیشتر به آن مبتلا هستند:
- زنان و افرادی که در بدو تولد مذکر شدندAFAB ؛ بیش از ۹۰ درصد از افراد مبتلا به سندرمشوگرن AFAB هستند. افرادی که در بدو تولد به آنها مرد اختصاص داده میشودAMAB میتوانند به آن مبتلا شوند، اما بسیار کمتر رایج است.
- افراد مبتلا به سایر بیماریهای خود ایمنی؛ حدود نیمیاز افراد مبتلا به سندرم شوگرن حداقل یک بیماری خودایمنی دیگر دارند.
- افراد بین ۴۵ تا ۵۵ سال؛ کودکان، بزرگسالان جوانتر و بزرگسالان بالای ۵۵ سال ممکن است به سندرم شوگرن مبتلا شوند، اما معمولاً در بزرگسالان در آن محدوده سنی ایجاد میشود.
- افرادی که خویشاوند بیولوژیکی مبتلا به سندرم شوگرن دارند؛ حدود ۱۰ درصد از افراد مبتلا به سندرمشوگرن یک خویشاوند مستقیم (یک والدین یا خواهر یا برادر بیولوژیکی) نیز با آن دارند.
- ابتلا به آرتریت روماتوئید، لوپوس اریتماتوز سیستمیک، اسکلرودرمی، پلی میوزیت یا درماتومیوزیت احتمال ابتلا به سندرمشوگرن را بیشتر میکند.
- عوامل ژنتیکی؛ عوامل هورمونی یا عفونت ویروسی علت اصلی بیماری خودایمنی در نظر گرفته شده است، اما شواهد محکمی وجود ندارد که نشان دهد یک علت خاص در سندرم شوگرن نقش دارد.
سندرم شوگرن چگونه تشخیص داده میشود؟
یک پزشک سندرم شوگرن را با یک معاینه فیزیکی و برخی آزمایشها تشخیص میدهد. پزشکان بدن فرد را معاینه میکنند و در مورد علائم از بیمار میپرسند. هنگامی که برای اولین بار متوجه تغییراتی در بدن خود شدید و اگر به نظر میرسد زمان یا فعالیت خاصی علائم را بدتر میکند، به پزشک خود اطلاع دهد. تشخیص سندرم شوگرن معمولاً بخشی از تشخیص افتراقی است. این بدان معنی است که پزشک احتمالاً از چند آزمایش برای رد سایر شرایط و علل علائم قبل از تشخیص شوگرن استفاده میکند. متخصص مربوطه احتمالاً از چند آزمایش برای رد سایر شرایط و علل علائم قبل از تشخیص سندرم شوگرن استفاده میکند. برخی از آزمایشاتی که ممکن است نیاز داشته باشید عبارت هستند از:
- آزمایشات خون
- یک معاینه چشم
- چکاپ دندان
- معاینه پوست
- آزمایش ادرار
- بیوپسیها
- اشعه ایکس
ممکن است لازم باشد چند متخصص بیمار را ببینید، از جمله:
- روماتولوژیست
- متخصصین مراقبت از چشم
- دندانپزشک
- متخصص گوش و حلق و بینی (متخصص گوش، حلق و بینی)
تستهای تخصصی برای تایید ابتلا بیمار به سندرم شوگرن
همراه با علائم و معاینه فیزیکی، تعدادی آزمایش تشخیصی ممکن است به تشخیص سندرمشوگرن کمک کند.
- تست شیرمر برای خشکی چشم: پزشک نوارهای کاغذی را زیر پلکهای پایینی بیمار قرار میدهد تا بعد از ۵ دقیقه میزان رطوبت روی کاغذ را اندازهگیری کند.
- معاینه لامپ شکافی: چشم پزشک با استفاده از یک لامپ شکاف خشکی و التهاب چشم را برای بزرگنمایی و معاینه چشم بررسی میکند.
- رنگآمیزی با رنگهای حیاتی: یک رنگ بیضرر روی سطح چشم قرار میگیرد. میتوان از یک نور مخصوص برای کمک به پزشک برای مشاهده هر گونه آسیب بر روی سطح چشم استفاده کرد.
- معاینه دهان: پزشک به صورت چشمیدهان را از نظر ساییدگی و تورم بررسی میکند و ممکن است یک نمونه بزاق برای بررسی کیفیت دریافت کند.
- بیوپسی لب: پزشک میتواند غدد بزاقی ریز را برای معاینه میکروسکوپی از لب پایین بیمار با جراحی خارج کند.
- آزمایشات خون: برای شناسایی نشانگرهای التهابی که معمولاً در سندرمشوگرن افزایش مییابند، میتوان از چندین آزمایش خون استفاده کرد.
- آنتی بادی ضد هستهای (تست ANA): ANA آنتیبادی است که به سلولهای بدن حمله میکند. این آنتی بادی در حدود ۷۰ درصد از افرادی که به سندرم شوگرن مبتلا هستند مثبت است.
- فاکتور روماتوئید: فاکتور روماتوئید پروتئینی است که در آرتریت روماتوئید یافت میشود و در حدود ۶۵ درصد از افرادی که سندرم شوگرن دارند مثبت است.
- ایمونوگلوبولینها: پروتئینهایی که به طور معمول توسط آنتیبادیها تولید میشوند ممکن است در سندرمشوگرن افزایش پیدا کنند.
هیچ آزمایشی به تنهایی نمیتواند تایید کند که فرد به سندرم شوگرن مبتلا است. ترکیبی از عوامل با هم در تشخیص بیماری فرد در نظر گرفته میشود.
عوارض سندرم شوگرن چیست؟
سندرم شوگرن میتواند عوارضی ایجاد کند، از جمله:
- حفرههای دندانی: از آنجایی که بزاق دهان به محافظت از دندانها در برابر باکتریهایی که باعث ایجاد حفره میشوند کمک میکند، اگر دهان فرد خشک باشد، بیشتر مستعد ایجاد حفرهها هستند.
- عفونتهای مخمری: افراد مبتلا به سندرم شوگرن بسیار بیشتر در معرض ابتلا به برفک دهان، عفونت مخمری در دهان هستند.
- مشکلات بینایی: خشکی چشم میتواند منجر به حساسیت به نور، تاری دید و آسیب قرنیه شود.
عوارض کمتر شایع ممکن است:
- ریهها، کلیهها یا کبد: التهاب میتواند باعث ذات الریه، برونشیت یا سایر مشکلات در ریههای فرد شود. منجر به مشکلات عملکرد کلیه شود و باعث هپاتیت یا سیروز در کبد شود. مشکلات ریوی که ممکن است با پنومونی اشتباه گرفته شود.
- تودههای لنفاوی: درصد کمی از افراد مبتلا به سندرم شوگرن به سرطان غدد لنفاوی (لنفوم) مبتلا میشوند.
- مشکلات عصبی (مغز، ستون فقرات یا اعصاب): فرد ممکن است دچار بیحسی، گزگز و سوزش در دستها و پاهای شود (نوروپاتی محیطی).
اکثر افراد مبتلا به سندرم شوگرن زندگی خود را بدون تجربه عوارض شدید میگذرانند. اگر سندرمشوگرن ثانویه باشد، شرایطی که باعث آن میشود ممکن است خطر عوارض را افزایش دهد.
سندرم شوگرن چگونه درمان میشود؟
پزشک درمانهایی را برای مدیریت علائم پیشنهاد میکند. هیچ درمانی برای سندرمشوگرن وجود ندارد، اما پزشک به بیمار کمک میکند تا یک برنامه درمانی بیابند که تاثیر آن را بر روی روال روزانه و کیفیت زندگی فرد را کاهش دهد. این که فرد به کدام درمان نیاز دارد بستگی به این دارد که سندرم شوگرن کدام قسمت بدن را تحت تاثیر قرار میدهد. برخی از درمانهای رایج برای خشکی چشم، دهان یا واژن عبارت هستند از:
- اشک مصنوعی: متخصص مراقبت از چشم ممکن است قطرههای چشمیبدون نسخه OTC، قطرههای تجویزی یا روان کنندهها را برای مرطوب نگه داشتن چشم و پمادهای چشمی میتوانند به تسکین خشکی مزمن چشم کمک کنند پیشنهاد کند. گزینههای دارویی برای خشکی چشم مرتبط با سندرم شوگرن ممکن است شامل موارد زیر باشد:Restasis (امولسیون چشمیسیکلوسپورین) و هیدروکسی پروپیل سلولز (قطره و پماد چشمی).
- چند راه عملی برای کنترل خشکی چشم وجود دارد. عینک آفتابی میتواند از چشمهای در برابر باد و هوای بیرون محافظت کند و یک مرطوبکننده میتواند هوای خشک داخل خانه را برای کمک به کاهش علائم تسکین دهد. دود و آرایش چشم میتواند تحریک کننده باشد و باید از آن اجتناب کرد.
- جراحی خشکی چشم (پلاگهای سوراخ): یک چشم پزشک (جراح چشم) میتواند برخی یا همه مجاری اشک را با جراحی ببندد تا اشک طبیعی برای مدت طولانیتری در چشمان فرد باقی بماند.
- تولید کنندگان بزاق: دندانپزشک ممکن است مکملها یا داروهای بدون نسخه بزاق را برای کمک به بدن در تولید بزاق بیشتر پیشنهاد کند. آنها ممکن است به فرد پیشنهاد کنند که آدامس بجوند، در طول روز آب بنوشند و یا یخ بمکند. اسپریها و ژلها نیز میتوانند خشکی و حساسیت دهان را تا به مرطوب شدن دهان فرد مبتلا برطرف کنند. بالم لب جهت جلوگیری از خشکی لبها نیز راهکار دیگری است. گزینههای دارویی ممکن است شامل داروهای محرک بزاق و مخاط باشد، مانند: سالاژن (پیلوکارپین هیدروکلراید)، Evoxac (HCI) .
- دهانشویههای ویژه یا محصولات مراقبت از دندان: افراد مبتلا به سندرم شوگرن در معرض خطر بیشتری برای مشکلات سلامت دندان هستند، بنابراین ممکن است به تمیز کردن مکرر، درمانهای فلوراید خاص یا خمیر دندان و دهان شویههای تجویزی نیاز داشته باشند.
- مرطوبکنندهها یا روانکنندههای واژن: پزشک روانکنندههای بدون نسخه یا نسخهای را برای اضافه کردن رطوبت به واژن هر روز یا در طول رابطه جنسی پیشنهاد میکند.
- هورمون درمانی: برخی از افراد برای درمان خشکی واژن ناشی از عدم تعادل هورمونی به هورمون درمانی (مانند استروژن مکمل) نیاز دارند.
درمانهای درد و سایر علائم میتواند شامل موارد زیر باشد:
- مسکنهای بدون نسخه: NSAID های بدون نسخه (داروهای ضد التهابی غیر استروئیدی) یا استامینوفن میتوانند درد را تسکین داده و تورم را کاهش دهند. این داروها را بیش از ۱۰ روز متوالی بدون مشورت با پزشک را نباید مصرف کرد.
- کورتیکواستروئیدها: داروهای ضد التهابی تجویزی که پزشک به صورت قرص یا تزریقی به بیمار میدهد.
- سرکوب کنندههای ایمنی: داروهای تجویزی که سیستم ایمنی فرد را آرام میکند و میزان فعالیت آن را کاهش میدهد. پزشک ممکن است داروهای ضد روماتیسمیاصلاح کننده بیماریDMARDs را توصیه کند.
آیا میتوان مانع سندرمشوگرن شد؟
از آن جایی که متخصصان نمیدانند چه چیزی باعث شوگرن میشود، هیچ راهی برای پیشگیری از سندرم شوگرن وجود ندارد. هیچ راهی برای دانستن این که آیا (یا چه زمانی) کسی آن را توسعه میدهد وجود ندارد.
چشم انداز زندگی برای مبتلایان به سندرمشوگرن
افراد مبتلا به شوگرن باید انتظار داشته باشند که علائم خود را برای مدت طولانی (شاید تا پایان عمر) مدیریت کنند. با این حال، با یافتن درمانهایی که برای فرد مفید هستند، علائم با شدت کمتری ادامه پیدا میکنند. افراد مبتلا به سندرم شوگرن معمولاً متوجه میشوند که علائم آنها به مرور زمان کمتر میشود زیرا آنها یاد میگیرند که چگونه آنها را مدیریت کنند.
چه زمانی باید به خاطر سندرمشوگرن به پزشک خود مراجعه کنند؟
مبتلایان در صورت مشاهده علائم جدید و یا اگر علائم شدیدتر شد، باید به پزشک خود مراجعه کنند. علائم خود را زیر نظر داشته باشند و تغییراتی را که متوجه شدند پیگیری کنند. پزشک به فرد مبتلا میگوید که چند وقت یکبار به قرار ملاقاتهای پیگیری منظم، آزمایشها یا غربالگریهای اضافی نیاز دارد. اگر مبتلایان فکر میکنند که راهکار درمانی مؤثر نیست (یا به اندازه گذشته مؤثر نیست) از مراجعه به پزشک خود دریغ نکنند. علائم سندرمشوگرن میتواند نامحسوس باشد و خود بیمار بهترین قاضی در مورد زمانی هست که چیزی در بدن او درست نیست. اگر فرد احساس میکند نمیتواند نفس بکشد و یا چیزی را قورت دهد، باید با اورژانس یا با ۱۱۵ تماس بگیرد.
در مورد سندرم شوگرن چه سوالاتی باید از پزشک پرسید؟
سوالاتی که باید از پزشک پرسید، عبارت هستند از:
- کدام نوع از سندرم شوگرن را دارم؟
- به کدام آزمایشات برای تشخیص نیاز خواهم داشت؟
- آیا به خاطر علائم به مراجعه به متخصصان دیگر نیاز دارم؟
- به چه درمانهایی برای تسکین علایم سندرم شوگرن نیاز خواهم داشت؟
- باید مراقب چه تغییرات و یا علائمی در بدن باشم؟
سخن آخر
مدیریت سندرم شوگرن میتواند بسیار آزاردهنده باشد. خشکی چشم، خشکی دهان یا نگرانی در مورد این که آیا رابطه جنسی به دلیل خشکی واژن به فرد صدمه میزند، آزار دهنده و ناخوشایند است. گفته میشود که میانگین زمان از شروع علائم تا تشخیص سندرمشوگرن حدود سه سال است. خشکی دهان و خشکی چشم شایعترین عوارض مرتبط با سندرم شوگرن هستند، اما دلایل زیادی برای این علائم وجود دارد. خبر خوب این است که اکثر افراد مبتلا به سندرم شوگرن قادر به مدیریت خود هستند. هنگامی که ترکیبی از درمانها را پیدا میکنند که برایشان مفید است، علائم بسیار خوب کنترل میشود. اگر فرد احساس میکند علائم در حال تغییر است و بدتر میشود یا بیش از آن چه باید بر روال روزانه زندگی او تأثیر میگذارد، باید در مورد تنظیم درمانهای خود با پزشک خود مشورت کند. سندرم شوگرن یک بیماری قابل درمان است. با درمان موثر، اکثر مردم زندگی سالمی دارند. فرد مبتلا باید از پزشک خود بپرسد که جهت جلوگیری از عوارض چند بار به معاینه چشم، دندان و یا سایر معاینات و آزمایشات نیاز دارد. این معاینات معمول میتواند به مبتلایان به نشانگان شوگرن کمک کند.
در صورت مفید بودن این مقاله برای شما لطفا امتیاز دهید.
 مقالات بعدی
مقالات بعدی
نحوه بررسی گشاد شدن دهانه رحم (دیلاتاسیون) و نزدیک شدن به موعد زایمان





.svg)







.svg)
 فهرست عناوین
فهرست عناوین






















