بروز سندرم محرومیت نوزادان NAS به دلیل سوء مصرف مواد مخدر توسط مادر
همه بانوان کمابیش عاشق مادر شدن هستند. زنان به صورت ذاتی غریزه مادر شدن را در خود دارند. این موضوع حتی در مورد زنانی که مواد مخدر مصرف میکنند نیز صادق است. گرچه این بانوان میدانند مصرف مواد مخدر قبل و حین دوران بارداری میتواند صدمات جبران ناپذیری به جنین وارد کند اما گاهی ناخواسته و گاهی نیز با میل و اراده خویش باردار میشوند. مصرف مواد مخدر حین بارداری به نوعی جنین داخل رحم را متاثر میسازد و بدن جنین نیز به مصرف این مواد افیونی عادت میکند پس از تولد با قطع قرارگیری در معرض این مواد، نوزاد مانند معتادی است که از دسترسی به مواد مخدر باز مانده است. جدا از اثراتی که ممکن است مصرف مواد افیونی و مخدر بر سلامت جنین داشته باشند تمامی عوارضی که یک شخص بزرگسال در اثر سوء مصرف مواد مخدر دچار آن میشود نیز برای جنین قابل پیش بینی است. با توجه به اهمیت این موضوع تیم متخصص پینو بیبی در این مقاله به بررسی سندرم محرومیت نوزادان NAS پرداخته است. در این مقاله به معرفی این سندرم، عوارض آن برای سلامت جنین و شیوههای درمانی اشاره خواهیم کرد. لازم است تا این نکته را همین ابتدای بحث اشاره کنیم که مادر و نوزاد هر دو نیازمند دریافت کمک و حمایت هستند و با فرهنگسازی میتوان مادر را از گزند قضاوتها و توهینها حفظ کرد و به او کمک کرد تا نقش مادری خودش را به بهترین شکل ممکن است ایفا نماید.
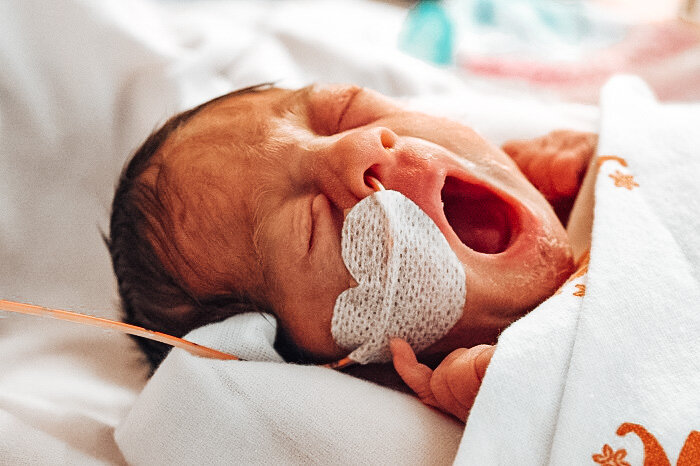

سندرم محرومیت نوزادی NAS
آن چه که مادر در حین دوران بارداری و یا حتی قبل از بارداری انجام داده است، هر آنچه مصرف کرده، نوشیده و یا خورد است، هر بیماری که داشته یا دارد و به طور کلی آن چه که یک زن در طول زندگی خود تجربه کرده است به طور مستقیم و غیرمستقیم ممکن است در دوران بارداری تاثیرات خود را بر جنین اعمال کند. قطعاً رخدادهای نزدیک به ماههای قبل از بارداری و ماههای بارداری بیش از همه بر جنین اثر میگذارند. برخی از تجربیات مادر در دوران جنینی باعث بروز ناهنجاریها و بیماریهای در جنین متولد نشده خواهد شد. یکی از این سندرمها، نشانگان محرومیت نوزادی است.
سندرم محرومیت نوزادی Neonatal Abstinence Syndrome یا سندرم پرهیز نوزادی (NAS) طیفی از تظاهرات بالینی است که در نوزادان به دلیل ترک قرار گرفتن در معرض داروهای داخل رحمی مشاهده میشود. این سندرم بیشتر با مصرف مواد افیونی و مخدر توسط مادر مرتبط است. بدین مفهوم که جنین در داخل رحم برای مدتی در معرض برخی داروها و یا حتی مواد مخدر قرار گرفته است و حالا به دلایلی بانوی باردار این مواد را مصرف نمیکند و یا به آن دسترسی ندارد و یا جنین دیگر در رحم مادر نیست و متولد شده است؛ جنین که به دریافت این مواد به ویژه مواد مخدر و افیونی عادت کرده است ناگهان با شوک عدم دسترسی مواجه میشود. شاید برای شما عجیب باشد اما در واقع جنین به این مواد اعتیاد پیدا کرده است. بروز سندرم محرومیت نوزادی نسبت به دهههای گذشته پنج برابر شده است و هزینههای درمان و مراقبت را افزایش داده است. نوزادان مبتلا به سندرم محرومیت نوزادی با عوارض و ناهنجاریهای مانند نارهنجاری رشد سیستم عصبی مواجه میشود و متاسفانه مرگ و میر در بین این نوزادان زیاد است.
عوامل تاثیرگذار بر سندرم محرومیت نوزادی
در دوران بارداری، سوء مصرف مواد، به ویژه مواد افیونی، چه تجویزی و چه غیرقانونی، در حال افزایش است که منجر به یک اپیدمی پنهان سندرم محرومیت نوزادی (NAS) میشود. طبق یک بررسی در ایالات متحده هر ۲۵ دقیقه یک نوزاد با سندرم محرومیت نوزادی تشخیص داده میشود. این یک اختلال چند سیستمی است که ناشی از قرار گرفتن جنین در معرض مزمن داروها در درون رحم است و قطع ناگهانی این مواد در بدو تولد است.
علائم غالب شامل ناهنجاری سیستم عصبی مرکزی (CNS)، دستگاه گوارش (GI) و تظاهرات خودکار (اتونوم) است. پاتوفیزیولوژی این وضعیت ناشناخته باقی مانده است. عوامل متعدد نوزادی و مادری بر بیان و بروز علائم این سندرم تأثیر میگذارند:
- سن حاملگی
- جنسیت
- ژنتیک
- سوء مصرف چند ماده یا سیگار کشیدن مادر
تشخیص بر اساس سوابق پزشکی دقیق مادر و ویژگیهای بالینی نوزاد، با یا بدون آزمایش بیولوژیکی انجام میشود. ابزارهای ارزیابی متعددی وجود دارد، اما سیستم امتیازدهی سنتی Finnegan رایجترین مورد استفاده برای ارزیابی نوزادان و تصمیمگیریهای مراقبتی و کنترلی است.
مراقبت و درمان نوزاد مبتلا به سندرم محرومیت
مراقبتها و درمان سندرم محرومیت کنترل نشده به دو دسته کلی تقسیم میشود:
مراقبت و درمانهای دارویی: هنگامی که علائم ترک شدید باشد، درمان دارویی آغاز میشود. اگر چه توافق روشنی در مورد اینکه کدام دارو بهترین است وجود ندارد. داروهای افیونی تجویزی برای درمان NAS شامل موارد زیر است:
- کدئین
- هیدروکودون (با نام تجاری ویکودین)
- مورفین (با نام تجاری کادیان، آوینزا)
- اوکسی کودون (با نام تجاری اوکسی کونتین، پرکوست)
- ترامادول
- هروئین
- شواهد جدیدتر از تجویز متادون یا بوپرنورفین
استفاده از این داروها میتواند مدت بستری شدن نوزاد و تحت درمان بودن او را تا حدود قابل توجهی کاهش دهد. فنوباربیتال و کلونیدین به عنوان داروهای کمکی تجویز میشوند که اثرات متغیری دارند اما در بیشتر موارد تاثیرات آنها مفید است.
مراقبت و درمانهای غیردارویی:
- تنظیم شرایط محل نگهداری نوزاد و کنترل عوامل محیطی، اولین استراتژی مدیریت بالینی است و حتی پس از ترخیص از بیمارستان نیز باید ادامه یابد.
- تغذیه با شیر مادر باید به شدت تشویق شود، مگر این که مادر سوء مصرف چند ماده مخدر را داشته باشد و یا پزشک متخصص مادر از شیردهی منع کرده باشد.
رویکرد استاندارد و جدید درمان سندرم محرومیت نوزادی
یک رویکرد استاندارد برای درمان غیردارویی و دارویی ضروری است. یک رویکرد مدیریتی جدید به نام «خوردن، خوابیدن و مراقبت دلسوزانه» بر اساس عملکرد اولیه نوزاد، مراقبتهای غیردارویی استاندارد شده و افزایش مشارکت خانواده در مراقبت از نوزاد است. این رویکرد نتایج امیدوارکنندهای را نشان میدهد. مدیریت سندرم محرومیت نوزادی NAS همچنین نگاهی به مسائل مربوط به مادر دارد این مسائل شامل بیماری روحی و روانی مادر، خشونت شریک جنسی و همسر و دسترسی محدود به مراقبتهای بهداشتی میشوند. هر چه مادر در دریافت حمایت از سوی جامعه و همسر خود بیشتر پشتبانی شود و رابطه مادر و نوزاد قویتر باشد، نوزاد روند رشد طبیعیتری را طی خواهد کرد. سندرم محرومیت نوزادی با پیامدهای درازمدت، از جمله تاخیر در رشد عصبی، مشکلات رفتاری و در صورت عدم درمان، مرگ همراه است.
اتیولوژی (سببشناسی) سندرم پرهیز نوزادی (NAS)
ویژگیهای بالینی سندرم پرهیز نوزادی (NAS) ناشی از قرار گرفتن مزمن درون رحمی با برخی داروها یا مواد مخدر و افیونی، سوء مصرف مواد توسط مادر و قطع ناگهانی آن در بدو تولد است. تحقیقات چندین دارو را به عنوان علل احتمالی بروز این سندرم ذکر میکنند، اما به طور سنتی مواد افیونی و مخدر عامل شماره یک در علتشناسی این سندرم بودهاند. در بین مواد افیونی، هروئین یا مورفین بیشترین سوء مصرف را داشته است. با این حال سندرم محرومیت نوزادی NAS همچنین میتواند از مواد افیونی مصنوعی و نیمه مصنوعی مانند متادون و بوپرنورفین، که استاندارد اعتیاد به مواد افیونی (درمان با کمک دارو یا MAT) در دوران بارداری است، ایجاد شود.
در دوران بارداری، استفاده از داروهای روانپزشکی مانند داروهای ضد افسردگی، مهارکنندههای انتخابی بازجذب سروتونین (SSRI) یا مهارکنندههای بازجذب سروتونین- نوراپی نفرین (SNRI)، در ایجاد علائم و نشانههای سندم محرومیت نوزاد نقش دارند.
علاوه بر این که ممکن است تنها علت سندرم محرومیت نوزادی NAS یعنی مواد افیونی یا مخدر باشد، موادی مانند گاباپنتین، بنزودیازپینها، کوکائین و نیکوتین نیز شدت بیان سندرم پرهیز نوزادی NAS را تغییر میدهند. سوء مصرف چند ماده در دوران بارداری شدت علائم سندرم محرومیت نوزادی را تشدید میکند. ماریجوانا رایجترین ماده مورد سوء مصرف در دوران بارداری است و تأثیر آن بر تغییر شدت سندرم محرومیت نوزادی NAS، نامشخص است.
مسیر سمی مواد تاثیرگذار بر سندرم محرومیت نوزادی
وزن مولکولی کم و چربی دوستی بودن داروهای مخدر اجازه میدهد تا به راحتی از جفت به جنین منتقل شوند. به همین دلیل، این داروها میتوانند با عبور از سد خونی مغزی در مغز جنین در حال رشد تجمع پیدا کنند. به نظر میرسد رابطه مستقیمی بین سن حاملگی و مقدار مواد افیونی منتقل شده از جفت وجود دارد. توانایی عبور از جفت نیز در بین مواد افیونی مختلف، متفاوت است. مواد شبه افیونی نیمه مصنوعی به مقدار کمتری نسبت به مواد افیونی مصنوعی در جفت منتقل میشوند. متابولیسم کند و نیمه عمر طولانیتر مواد افیونی در جنین ممکن است یکی از دلایل علائم شدید ترک و محرومیت باشد.
علائم سندرم محرومیت نوزادی چه زمان بروز پیدا میکند؟
نوزادان مبتلا به سندرم پرهیز نوزادی دارای تنوع قابل توجهی در علائم و شدت تظاهرات آن هستند. عوامل متعددی میتوانند بر زمان و شدت تظاهر این نشانهها تأثیر بگذارند، مانند نوع قرار گرفتن در معرض مواد مخدر، نوع مواد افیونی در معرض تماس درون رحمی، زمان آخرین دوز، دوز تجمعی و قرار گرفتن همزمان با سایر داروهای سوء مصرف کننده.
برای مثال علائم ترک هروئین کوتاه اثر بوده و در روز اول زندگی نوزاد (۲۴ تا ۴۸ ساعت) اثرات خود را هویدا میکند، در حالی که ترک بوپرنورفین (۳۶ تا ۶۰ ساعت) و متادون (۴۸ تا ۷۲ ساعت) طولانی اثر هستند و نشانههای آن در سه روز اول زندگی نوزاد نمایان میشود. با این وجود، تظاهر نشانهها میتواند تا اواخر هفته چهارم به تعویق بیفتد. قرار گرفتن در معرض بوپرنورفین قبل از زایمان بر زمان شروع علائم اثر میگذارد. دوز تجمعی متادون مستقیماً با شدت علائم سندرم پرهیز نوزادی NAS مرتبط نیست. بروز علائم در ترک خوابآور با آرامبخش دامنه شروع گستردهای دارد که میتواند از ۷ روز برای باربیتوراتها، ۱۲ روز برای دیازپام تا ۲۱ روز برای کلردیازپوکساید متنوع باشد.
قرار گرفتن در معرض چند دارو، به ویژه ترکیب با بنزودیازپینها، قرار گرفتن همزمان در معرض سیگار و پسر بودن نوزاد شدت بروز علائم را افزایش میدهد. جالب است بدانید نوزادان نارس کمتر احتمال دارد علائم شدید را بروز دهند و سیر خفیفتری دارند و تحقیقات هنوز دلیل آن را مشخص نکرده است. تغذیه با شیر مادر منجر میشود نوزادان مبتلا به این سندرم علائم کمتری را بروز دهد و مدت بستری شدن آنها در بیمارستان کوتاهتر و نیاز به درمان دراویی در آنها کمتر است. یافتههای پژوهشهای علمی حاکی از آن است که عوامل ژنتیکی نیز احتمالاً بر شدت بروز علائم تأثیر میگذارد.
نوزاد مبتلا به سندرم محرومیت باید در چه بخشی از بیمارستان بستری شود؟
نوزادان مبتلا به سندرم پرهیز نوزادی در بخش مراقبتهای ویژه نوزادان نارس (NICU) تحت درمان قرار گرفتهاند و این یک روش سنتی بوده است، هر چند که ممکن است این نوزادان نارس نباشند و به موقع متولد شده باشند اما به دلیل نیاز به مراقبتهای ویژه به این بخش منتقل میشوند. بستری شدن نوزادان مبتلا به این سندرم در NICU ممکن است به دلیل شدت علائم یا بیماریهای مادرزادی نوزاد ضروری باشد هر چند که محققان معتقدند این محیط به دلیل این که محیط تخصصی برای نگهداری این نوزادان نیست میتواند برای این نوزادان بیش از حد تحریک کننده باشد. Rooming-in که رابطه مادر و نوزاد، تماس پوست به پوست مادر و نوزاد و تغذیه با شیر مادر را امکان پذیر میکند، در حال حاضر مدل ارجح و مناسب مراقبت از نوزادان با سندرم محرومیت نوزادی است.
تشخیصهای افتراقی در سندرم پرهیز نوزادی
تشخیصهای ضروری که در ارزیابی بیمار مبتلا به NAS باید در نظر گرفته شوند عبارت هستند از:
- سپسیس یا گَندخونی نوعی التهاب است که سراسر بدن را فرا میگیرد و به دلیل عفونت پیش میآید.
- تروما هنگام تولد
- رفلاکس گوارشی
- پرکاری تیروئید
- هیپوگلیسمی یا همان افت قند خون
- هیپوکلسمی یا همان کمبود و پایین بودن غلظت سرمی کلسیم در خون
- انسفالوپاتی هیپوکسیک – ایسکمیک: آسیب مغزی ناشی از محرومیت اکسیژن در مغز حین زایمان است
درمان و مدیریت سندرم پرهیز نوزادی
گزینههای مدیریتی برای سندرم پرهیز نوزادی را میتوان به طور کلی به درمانهای غیردارویی، جایگزین و دارویی تقسیم کرد.
درمان غیر دارویی
درمان همیشه باید با مراقبتهای غیردارویی و در عین حال حفظ مادر و نوزاد (در کنار هم) آغاز و برنامه ریزی شود و حتی پس از ترخیص از بیمارستان نیز ادامه یابد. هدف از درمان غیردارویی کمک به خود سازماندهی نوزاد و حمایت از بلوغ عصبی نوزاد است. درمان غیر دارویی به عنوان خط اول در مدیریت NAS توصیه میشود که شامل برخی تغییرات در سبک زندگی نوزاد هستند. این تغییرات عبارت هستند از:
- تغییرات در محیط فیزیکی: تاریک کردن اتاق و آرام کردن محیط اطراف برای کاهش محرکهای بینایی و شنوایی باشد. تکنیکهایی فیزیکی: تکان دادن ملایم عمودی نوزاد، به پهلو خواباندن نوزاد، نگه داشتن دستهای نوزاد، قنداق کردن و تاب دادن آرام نوزاد میتوانند تسکیندهنده باشند و ممکن است به کاهش تحریکپذیری و هیپرتونیکی (افزایش تنوس ماهیچه اسکلتی) نوزاد کمک کنند.
- اجتناب از محرکهای لمسی: باید تماسهای پوستی غیرضروری با نوزاد به حداقل برسد. مراقبت از پوست نوزاد با استفاده از کرم مانع تماس موضعی میشود و باعث کاهش تحریک پذیری پوست نوزاد و بروز درماتیت و راش پوشک میشود. استفاده از پستانک میتواند حساسیت دهان نوزاد را کاهش دهد. بهتر است در انتخاب تجهیزات کودک به هایپوآلرژنیک بودن محصولات توجه شود تا از بروز مشکلات بیشتر برای نوزاد جلوگیری شود.
- دریافت کالری بیشتر: در این نوزادان حفظ فاصله زمانی ۳ ساعت تغذیه مناسب نیست و زیرا ممکن است این نوزادان به دلیل گرسنگی تحریکپذیر شوند. از این رو، تغذیه مکرر، حجم کم، تحریک پذیری آنها را کاهش میدهد. غذاهای پرکالری و غلیظ شده برای تامین انرژی مورد نیاز (۱۵۰ کیلو کالری/کیلوگرم در روز) در این نوزادان مورد نیاز است تا مانعی بر رشد کم این نوزادان باشد. استفاده از شیر خشک نیمه هیدرولیز شده در نوزادان مبتلا به NAS مناسب نیست.
- مراقب آرام و صبور: درک این نکته ضروری است که این نوزادان به جای مشکلات سازگاری، دارای اختلال عملکرد عصبی-رفتاری و بروز رفتارها و واکنشهای آشفته هستند. به همین دلیل، نیاز است تا یک فرد متخصص از چنین نوزادی مراقبت کند و محققین معتقدند باید یک نفر به طور تخصصی وانحصاری این مسئولیت را بپذیرد تا بتواند شناخت بهتری نسبت به نوزاد و کنش و واکنشهای او داشته باشد. لازم است تا متخصص مراقبتهای بهداشتی مادر را در پروسه نگهداری و مراقبت از نوزاد درگیر کند و به او کمک کند تا این نوع اختلالات رفتاری نوزاد را بشناسد تا رفتارهای ناکارآمد خاص کودک را کاهش دهد و رابطه موثرتری با نوزاد برقرار کند. مراقبت از مادر و نوزاد در یک مکان، یعنی اتاق والدین، باعث میشود زمان بیشتری صرف تماس پوستی مادر و نوزاد فراهم شود این موضوع به ویژه زمان شیردهی بسیار حائز اهمیت است. تماس پوستی مزایای زیادی مانند کاهش مدت بستری و کاهش تعداد روزهای تحت درمان قرار گرفتن نوزاد را در پی دارد.
از آنجایی که مواد افیونی در مقادیر بسیار اندک در شیر مادر وجود دارد، تغذیه با شیر مادر باید به شدت تشویق شود، مگر این که پزشک به دلایل تخصصی و مشکلات مادر از شیردهی به نوزاد منع کند. مشکلات مادر میتواند مواردی نظیر آلودگی مادر HIV، هپاتیت B یا C، سوء مصرف چند ماده، یا سوء مصرف مواد IV باشد. حمایت از شیردهی توسط سازمانهای مختلف از جمله آکادمی اطفال آمریکا تأیید شده است. اما موانع متعددی برای تغذیه با شیر مادر در میان زنان در برنامه درمان با کمک دارو (MAT) وجود دارد. محققان در تلاشند تا این موانع را برطرف کند تا نوزاد و مادر از مزایای شیردهی که برای پیامدهای رشد عصبی نوزاد مفید است، بهرهمند شوند.
ممکن است سلامت مادر در دوره پری ناتال (بارداری و شیردهی) ضعیف شود. از این رو، چندین روز بعد از وضع حمل مادر باید تحت مراقبتهای حرفهای قرار گیرد تا سلامت مادر و نوزاد حفظ شود. علیرغم بسیاری از مطالعات که مزایای حفظ رابطه بین والدین و نوزاد را نشان میدهد، موانع قابل توجهی نیر در این مسیر وجود دارد. برای مثال، مادران احساس گناه یا بیاعتمادی و رفتار قضاوتآمیز کارکنان بیمارستان را که از نوزادشان مراقبت میکنند، گزارش میدهند. یا کارکنان از سوء رفتار و دخالت مادر در مراقبت از نوزاد را گزارش دادهاند و بارها گزارش شده است که مادر مانع مراقبت از نوزاد میشود. از این رو، برای بهرهمندی از مزایای این رابطه قوی، پزشکان باید از والدین حمایت کنند و به روشی بدون قضاوت به والدین آموزش دهند تا مراقبتهای غیردارویی برای نوزاد مبتلا به سندرم محرومیت نوزادی را بهینه کنند، تا حضور والدین در کنار بالین نوزاد میسر شود و حتی پس از ترخیص نوزاد از بیمارستان این روند ادامه یابد.
درمان جایگزین
بسیاری از درمانهای جایگزین برای استفاده نوزاد مبتلا به سندرم محرومیت نوزادی NAS مورد ارزیابی قرار گرفتهاند. روشهای مانند:
- ماساژ درمانی: در حقیقت با انجام ماساژ عضلات بدن نوزاد، به اعصاب و عضلات بدن نوزاد کمک میشود تا تقویت بشوند و علاوه بر آن خستگی بدن نوزاد نیز رفع میشود. ماساژ کمک میکند تا نوزاد آرام باشد و خواب بهتری داشته باشد و تحریک پذیری نوزاد نیز کاهش یابد.



- طب فشاری (تحریک نقاط مختلف بدن با استفاده از فشار) مانند پاها و گوشهای نوزاد


- ریکی Reiki (انرژی درمانی) با اثرات تسکین دهنده و تغییرات مثبت در زندگی نوزاد ارتباط دارد.


- طب سوزنی لیزری: جهت کاهش مدت زمان بستری در بیمارستان (LOS)
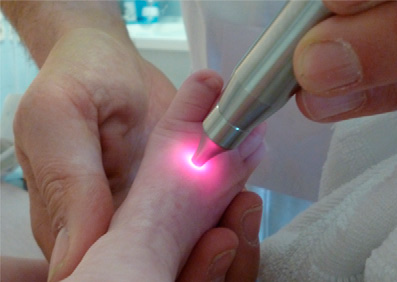

- رایحه درمانی: محققان در حال تحقیق و ارزیابی اثر رایحه درمانی بر سندرم محرومیت نوزاد هستند اما هنوز نتایج آن منتشر نشده است.
- موسیقی درمانی: مطالعات در این زمینه نیز در حال انجام است.
درمان دارویی
حتی اگر درمان غیردارویی خط اول درمان برای کودکان مبتلا به سندروم محرومیت نوزادی باشد، متخصصین به استفاده از دارو درمانی را در صورت نیاز تأیید میکنند. باید در نظر گرفت دارو درمانی مدت زمان اقامت در بیمارستان را طولانیتر میکند که مسلماً برای مادر و نوزاد مطلوب نیست هدف از درمان دارویی بهبود علائم ترک در کوتاه مدت است. دارو همراه با شیر به بدن نوزاد انتقال داده میشود. دارو درمانی خط دوم برای نوزادانی که علائم آنها با درمان حداکثر افیونی کنترل نشده باقی میماند که شامل فنوباربیتال و کلونیدین است. هر دو دارو را میتوان به عنوان کمکی برای اپیوئیدهای خط اول در NAS شدید استفاده کرد. فنوباربیتال، یک داروی ضد تشنج، ممکن است در موارد مواجه با چند دارو و قرار گرفتن در معرض مواد افیونی به همراه بنزودیازپین موثرتر باشد. زمانی که علائم و نشانه های NAS بر اساس ابزار امتیازدهی مورد استفاده به خوبی کنترل شدند، میتوان دارو درمانی را از شیر مورد تغذیه نوزاد گرفته و قطع کرد.
- اپیوئیدها به عنوان اصلیترین عامل دارویی ترجیحی در درمان NAS است. پارگوریک (دارویی با مورفین بدون آب) و تنتور تریاک رقیق شده در گذشته بسیار رایج بودند اما به دلیل داشتن الکل زیاد، محتویات سمی با عوارض جانبی متعدد و مدت اقامت بسیار طولانی در بیمارستان (حتی تا ۷۹ روز)، مصرف این داروها قطع شده و دیگر استفاده نمیشود.
- مورفین، یک اپیوئید کوتاه اثر، همچنان رایجترین و ارجحترین شبه افیونی است. دوز مکرر آن هر ۳ تا ۴ ساعت است، تنظیم آسان در مدیریت را امکان پذیر میکند. در درمان با مورفین طول مدت بستری در بیمارستان از ۶ روز تا ۴۲ روز همراه است، که این مدت زمان به دلیل کندتر گرفته شدن نوزاد از شیر است.
- متادون، یک ماده افیونی مصنوعی طولانی اثر است که به عنوان یک دارو جایگزین ارزیابی شده و مورد استفاده قرار میگیرد. متادون این مزیت را دارد که به دلیل نیمه عمر طولانی آن دو بار در روز تجویز میشود. مدت اقامت در هنگام استفاده از متادون از ۱۶ تا ۴۴ روز متغیر بود.
- بوپرنورفین، یک اپیوئید آگونیست جزئی است. مدت درمان و بستری شدن با این دارو کوتاهتر از مورفین و متادون است و مصرف این دارو ساده است و به صورت زیر زبانی تجویز و مصرف میشود. میانگین حضور نوزاد در بیمارستان با مصرف این دارو به طور قابل توجهی در مقایسه با مورفین کوتاهتر بود.
عوارض سوء مصرف دارو بر جنین
نوزادانی که در معرض مواد افیونی قرار دارند، معمولاً پس از قرار گرفتن در معرض هروئین، احتمال بیشتری دارد که نارس به دنیا بیایند. این نوزادان محدودیت رشد داخل رحمی دارند و وزن آنا هنگام تولد کم است. به دلیل وضعیت شدت متابولیسم بالا (هیپرمتابولیک) همراه با مشکلات در تغذیه و افزایش دفع رودهای، این نوزادان در معرض خطر بالای نارسایی رشد هستند. NAS با عوارض تهدید کننده زندگی مرتبط است. برخی پژوهشها بروز تشنج، به ویژه در نوزادانی که در معرض متادون قرار گرفتهاند را گزارش کردهاند که البته این اتفاق نادر است. در نهایت، نوزادان NAS نیز در معرض خطر بیشتری برای مرگ هستند.
مراقبتهای بعد از ترخیص از بیمارستان و توانبخشی
پس از ترخیص از بیمارستان، باید والدین با پیگیری دقیق با کمک پزشکان یا افراد متخصص علائم و نشانههای فیزیکی نوزاد را بررسی کنند تا اگر علائم عود پیدا کرد و یا علائم دیررس NAS بروز پیدا کرد بتوانند سریعاً نوزاد را به بیمارستان منتقل کنند.
کنترل وزن نوزاد یکی دیگر از اقدامات موثر و مهمی است که والدین باید آن را در نظر داشته باشند. کنترل وزن جهت جلوگیری از شکست فرایند رشدی نوزاد و بررسی دستیابی نوزاد به نقاط عطف رشد بسیار حائز اهمیت است.
برای شناسایی زود هنگام علائم و مدیریت مشکلات دراز مدت علائم که معمولاً در نوزادان NAS وجود دارد، هماهنگی با کلینیکهای فوق تخصصی مانند مراکز تخصصی رشد اطفال، روانپزشکی کودکان، چشمپزشکی کودکان، مغز و اعصاب اطفال، کار درمانگران، فیزیوتراپ و متخصص تغذیه ضروری است. فراموش نکنید ارجاع زودهنگام این نوزادان و مداخله فوری پزشک روند درمان را موثرتر و آسانتر خواهد کرد.
تنظیم یک برنامه مراقبت ایمن برای نوزاد ضروری است. همه مادران برای مراقبت از نوزادان خود در دوره پس از زایمان آماده نیستند. در اینجا نقش پزشکان و پرستاران پررنگتر میشود. کادر پزشکی باید با ارائه حمایت غیرقابل قضاوت و مراقبت از مادر، با مادر رابطه دوستانهای برقرار کرده و اعتماد مادر را جلب نمایند زیرا مادر خود در معرض عوارض سوء مصرف مواد مخدر است و چنین مادری به اندازه نوزادش آسیبپذیر است.
در جوامع پیشرفته جهت پشتیبانی از نوزادانی که مورد بیتوجهی والدین قرار میگیرند و یا والدین حتی پس از تولد نوزاد سوء مصرف دارند و ممکن است به نوزاد آسیب بزنند خدمات رفاهی در نظر گرفته میشود.
علاوه بر نوزاد مادر نیز نیازمند حمایت است. نباید فراموش کرد که بخش مهمی از پروسه درمان چنین نوزادانی بر عهده مادر است. ارتباط مادر با مراکزی نظیر کلینیک زنان، کلینیک سلامت روان، کلینیک اختلال مصرف مواد، حمایت از شیردهی، ارجاع مددکار اجتماعی به خانه، حمایت مالی و قانونی، ارزیابی برای مواجه مادر با رفتار خشونت آمیز و مواردی از این دست، اقداماتی هستند که در جوامع پیشرفته برای حمایت از مادر صورت میگیرند.
چنین مراقبتهای چندگانهای میتواند هم از مادر و هم از نوزاد در برابر آسیبهای احتمالی محافظت کند و موجب تحکیم روابط مادر و فرزند شود. تحقیقات نشان داده است که دریافت چنین کمکهای مالی، پزشکی و عاطفی گاهی منجر به ترک همیشگی مادران معتاد به مصرف مواد مخدر شده است که نشان دهنده ارزش ارائه این خدمات اجتماعی و روانشناسانه است.