بیماری هیرشپرونگ در نوزادان و کودکان
بیماری هیرشپرونگ (Hirschsprung Syndrome) باعث کمبود سلولهای عصبی در روده بزرگ کودک میشود. بدون تحریک سلولهای عصبیِ دیوارههای عضلانی روده، مدفوع از حرکت باز میایستد. این منجر به یبوست و انسداد خطرناک روده میشود. خوشبختانه جراحی این مشکل را اصلاح میکند.
بیماری هیرشپرونگ چیست؟
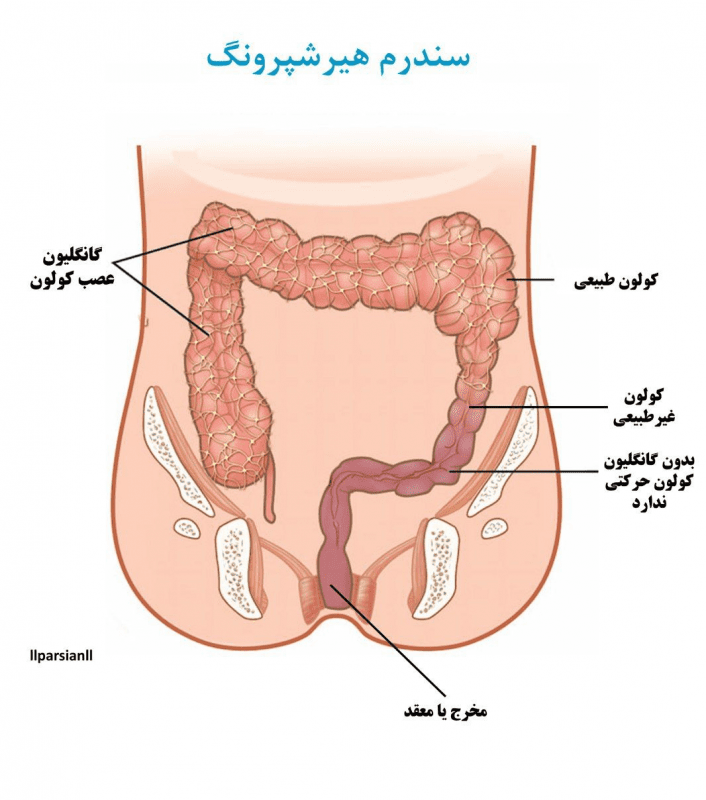
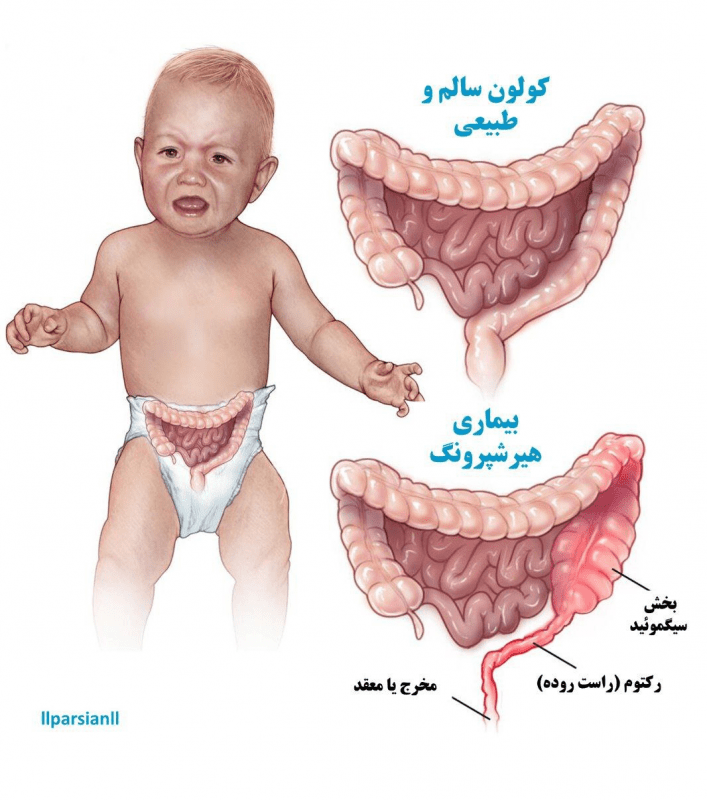
دکتر هارالد هیرشپرونگ (۱۸۳۰-۱۹۱۶)، متخصص اطفال دانمارکی، برای اولین بار بیماری هیرشپرونگ یا مگاکولون مادرزادی را حدود یک و نیم قرن پیش توصیف کرد. بیماری هیرشپرونگ (HIRSH-Sproongz) وضعیتی است که روده بزرگ (کولون) را تحت تأثیر قرار میدهد و باعث ایجاد مشکلاتی در دفع مدفوع میشود. این بیماری در بدو تولد (مادرزادی) در نتیجه از دست رفتن سلولهای عصبی (به نام سلولهای گانگلیونی) در عضلات انتهای روده بزرگ نوزاد وجود دارد. بدون وجود این سلولها عصبی که ماهیچههای روده را برای کمک به حرکت محتویات در روده بزرگ تحریک میکنند، محتویات در روده باقی میمانند. در کودکان مبتلا به بیماری هیرشپرونگ، اعصاب در تمام یا بخشی از روده بزرگ (کولون) تشکیل نمیشوند. مواد زائد حاصل از هضم نمیتوانند از قسمتی از روده بزرگ که فاقد بافت عصبی است عبور کند. کولون طبیعی با مدفوع مسدود شده متورم میشود. در نتیجه، این کودکان ممکن است دچار یبوست شدید (مشکل در اجابت مزاج یا مدفوع) شوند. برخی دچار انسدادهای روده خطرناک (انسداد) میشوند.

نوزادی که به بیماری هیرشپرونگ مبتلا است معمولاً در روزهای پس از تولد نمیتواند مدفوع کند. در موارد خفیف، این بیماری ممکن است تا اواخر دوران کودکی تشخیص داده نشود. به طور غیر معمول، بیماری هیرشپرونگ برای اولین بار در بزرگسالان تشخیص داده میشود.
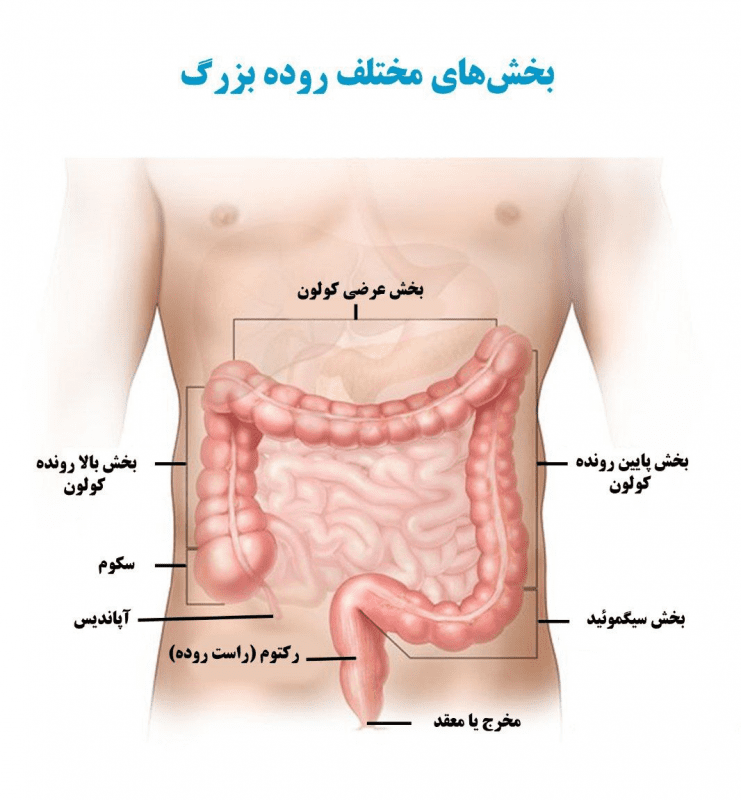
روده بزرگ چیست؟
روده بزرگ آخرین قسمت از دستگاه گوارش (GI) است، مسیر طولانی لوله مانندی که غذا از طریق سیستم گوارش طی میکند. دستگاه گوارش از دهان به روده کوچک میرسد و در نهایت به کانال مقعدی ختم میشود، جایی که ضایعات غذا از بدن انسان خارج میشود. روده بزرگ که به آن کولون نیز میگویند، جایی است که ضایعات مواد غذایی به مدفوع تبدیل میشوند، ذخیره میشوند و در نهایت دفع میشوند. کولون شامل روده بزرگ، رکتوم (راست روده) و مقعد است. گاهی اوقات از کولون برای توصیف کل روده بزرگ استفاده میشود.
سلولهای عصبی چگونه حرکات روده را کنترل میکنند؟
سلولهای عصبی (گانگلیون) ماهیچههای دیواره روده بزرگ را تحریک میکنند تا مدفوع را به سمت مقعد حرکت دهند. بدون سلولهای عصبی برای تحریک عضلات روده، مدفوع از حرکت باز میایستد.
بیماری هیرشپرونگ چقدر شایع است؟
بیماری هیرشپرونگ یک ناتوانی مادرزادی یا نقص مادرزادی است. در بدو تولد وجود دارد سالانه حدود ۵۰۰۰ نوزاد با این بیماری متولد میشوند. این عارضه در نوزادان پسر سه تا چهار برابر نوزادان دختر است.
چه کسانی ممکن است به بیماری هیرشپرونگ مبتلا شوند؟
عواملی که ممکن است خطر ابتلا به بیماری هیرشپرونگ را افزایش دهند عبارت هستند از:
- داشتن یک خواهر یا برادر مبتلا به بیماری هیرشپرونگ. بیماری هیرشپرونگ میتواند ارثی باشد. اگر فرزند یک خانواده به این بیماری مبتلا است، خواهر و برادرهای بیولوژیکی آینده ممکن است در معرض خطر باشند.
- بیماری هیرشپرونگ در مردان شایعتر است.
- داشتن سایر شرایط ارثی بیماری هیرشپرونگ با برخی بیمارهای ارثی مانند سندرم داون و سایر ناهنجاریهای موجود در بدو تولد مانند بیماری مادرزادی قلبی همراه است. بیماری هیرشپرونگ از هر ۱۰۰ کودک مبتلا به سندرم داون یک نفر را مبتلا میکند.
انواع بیماری هیرشپرونگ چیست؟
دو نوع اصلی بیماری هیرشپرونگ عبارت هستند از:
- بخش کوتاه: این نوع رایجترین است. ۸۰ درصد افراد (بیشتر مردان) مبتلا به این بیماری را تحت تاثیر قرار میدهد. سلولهای عصبی در آخرین بخش روده بزرگ تشکیل نمیشوند.
- بخش بلند: این نوع مردان و زنان را به طور مساوی تحت تأثیر قرار میدهد. زمانی رخ میدهد که سلولهای عصبی از بخش زیادی از روده بزرگ غایب باشند.
- به ندرت، سلولهای عصبی در روده بزرگ و بخشی از روده کوچک تشکیل نمیشوند. پزشکان این وضعیت را آگانگلیونوز (Aganglionosis) کل کولون مینامند. تعداد بسیار کمی از کودکان اصلاً هیچ سلول عصبی در روده ندارند. این وضعیت به عنوان آگانگلیونوز کل روده شناخته میشود.
چه چیزی باعث بیماری هیرشپرونگ میشود؟
در طول رشد جنین، سلولهای عصبی به طور معمول از بالای روده کوچک از طریق روده بزرگ تا مقعد رشد میکنند. در کودکان مبتلا به بیماری هیرشپرونگ، رشد این سلولهای عصبی در روده بزرگ قبل از رسیدن به مقعد متوقف میشود. پزشکان مطمئن نیستند که چرا این اتفاق میافتد.
حدود ۲۰ درصد مواقع، بیماری هیرشپرونگ در خانوادهها دیده میشود. تغییر در یک ژن (جهش ژنتیکی) ممکن است علت باشد. والدین مبتلا به هیرشپرونگ در معرض خطر بیشتری برای داشتن فرزند مبتلا به این بیماری هستند و اگر یکی از فرزندان خانواده به این عارضه مبتلا باشد، احتمال ابتلای خواهران و برادران نیز بیشتر است.
علائم بیماری هیرشپرونگ چیست؟
علائم و نشانههای بیماری هیرشپرونگ بسته به شدت بیماری متفاوت است. معمولاً علائم و نشانهها اندکی پس از تولد ظاهر میشوند، اما گاهی اوقات تا اواخر زندگی آشکار نمیشوند. به طور معمول، بارزترین علامت، عدم اجابت مزاج نوزاد در روزهای ابتدایی پس از تولد است. اگر نوزاد طی ۲۴ تا ۴۸ ساعت پس از تولد، مدفوع سبز تیرهای به نام مکونیوم را دفع نکند، پزشک ممکن است به بیماری هیرشپرونگ مشکوک شود. گاهی سندرم هیرشپرونگ با سندرم پلاگین مکونیوم اشتباه گرفته میشود. در سندرم پلاگ مکونیوم؛ مکونیوم به عنوان اولین ماده دفعی نوزاد در روده بزرگ نوزاد گیر میکند. از طرفی بیماری هیرشپرونگ گاهی با سندرم مکونیوم ایلئوس اشتباه گرفته میشود در این سندرم مکونیوم نوزاد در روده باریک بخش ایلئوم گیر میکند و با انجام یک رادیولوژی افتراقی میتوان احتمال ابتلا به مکونیوم ایلئوس را از هیرشپرونگ جدا نمود.
یکی از علائم بیماری هیرشپرونگ، یبوست است، یک نوزاد یا کودک به ندرت ممکن است دفع مدفوع سفت یا مدفوع نرم داشته باشد. داروها برای کاهش یبوست کمکی نمیکنند. علائم و نشانههای سندرم هیرشپرونگ در نوزادان ممکن است شامل موارد زیر باشد:
- یبوست یا گاز، که ممکن است نوزاد تازه متولد شده را بدخلق کند.
- تاخیر در دفع مکونیوم (اولین حرکت روده نوزاد)
- شکم متورم
- استفراغ، از جمله استفراغ یک ماده سبز یا زرد – سبز (صفرا)
- اسهال
در کودکان بزرگتر، علائم و نشانهها بیماری هیرشپرونگ میتواند شامل موارد زیر باشد:
- اسهالی که اغلب خونی است.
- بیاشتهایی (امتناع از خوردن) و افزایش وزن ضعیف
- رشد آهسته
- درد و تورم شکم
- یبوست مزمن
- گاز
- اختلال در رشد
- خستگی
بیماری هیرشپرونگ چگونه تشخیص داده میشود؟
تا ۹۰ درصد از کودکان در سال اول زندگی خود علائمی را بروز میدهند و تشخیص داده میشوند. در حدود ۱۰ درصد مواقع، تشخیص در دوران کودکی انجام میشود. کمتر از یک درصد از تشخیصهای بیماری هیرشپرونگ در سالهای نوجوانی یا جوانی رخ میدهد.
پزشک یک معاینه فیزیکی برای بررسی شکم متورم انجام میدهد. گاهی اوقات ممکن است معاینه رکتوم انجام شود، پزشک یا پرستار انگشت خود را وارد گذرگاه پشتی (رکتوم) میکند تا ناهنجاریها را احساس کند. معاینه مقعدی تجمع مدفوع (Impaction) را بررسی میکند. پزشک همچنین ممکن است یک یا چند مورد از این آزمایشها را انجام دهد:
- بیوپسی: در طول بیوپسی رکتوم، پزشک یک قطعه کوچک از بافت رکتوم را برمیدارد. متخصص بافت را زیر میکروسکوپ بررسی میکند تا سلولهای عصبی را بررسی کند. در نوزادان، متخصص از یک دستگاه مکنده برای برداشتن بافت استفاده میکنند. این روش دردناک نیست و نیازی به بیهوشی ندارد.
- اشعه ایکس: اشعه ایکس شکم میتواند انسداد روده را نشان دهد.
- مانومتری آنورکتال: در مانومتری آنورکتال از حسگرهای فشار خارجی و یک دستگاه بالون داخلی استفاده میشود. میزان دفع مدفوع توسط مقعد و راست روده کودک را اندازهگیری میکند. ممکن است به کودک شما در طول این آزمایش آرامبخش تزریق شود.
- اشعه ایکس باریم انما: در حالی که کودک تحت تاثیر تزریق آرامبخش است، یک پزشک یک کاتتر (لوله نازک) را در مقعد کودک قرار میدهد. کاتتر روده را با باریم پر میکند، باریم؛ مایعی سفید و بیخطر است. هنگامی که باریم از روده عبور میکند، یک تکنسین به وسیله اشعه ایکس از دستگاه گوارش نوزاد تصویربرداری میکند. اشعه ایکس با تنقیه باریم نوعی تصویر از دستگاه گوارش تحتانی را ارائه میکند.
- معاینه روده (GI): انسداد روده و رودههای باریک را نشان میدهد.
بیماری هیرشپرونگ چگونه مدیریت یا درمان میشود؟
همه کودکان مبتلا به بیماری هیرشپرونگ به جراحی نیاز خواهند داشت. همانطور که والدین منتظر نوبت جراحی کودک هستند، ممکن است کودک به انجام تمهیدات زیر نیاز داشته باشند:
- باید شیر خوردن کودک متوقف شود و به جای آن مایعات را مستقیماً از طریق رگ به کودک بدهند.
- لولهای از بینی و معده آنها عبور داده شود تا مایعات و هوای جمع شده در روده تخلیه شود.
- شستشوی منظم روده باید انجام شود، بدین ترتیب که یک لوله نازک در معقد آنها وارد میشود و از آب نمک گرم برای نرم کردن و شستشوی مدفوع به دام افتاده استفاده میشود.
- اگر نوزاد آنتروکولیت دارد برای او آنتیبیوتیک تجویز میشود.
ممکن است کودک در این مدت نیاز به بستری شدن در بیمارستان داشته باشد یا ممکن است بتواند در خانه از او مراقبت کرد. پزشک در این مورد به والدین توصیه لازم را خواهد کرد. کودکان مبتلا به بیماری هیرشپرونگ به روشی به نام جراحی کششی (Pull-Through) نیاز دارند. جراحی معمولاً بلافاصله پس از تشخیص انجام میشود. در طی این روش، جراح؛ قسمت غیرفعال روده بزرگ را حذف میکند، قسمت سالم باقی مانده روده بزرگ را به مقعد متصل میکند.
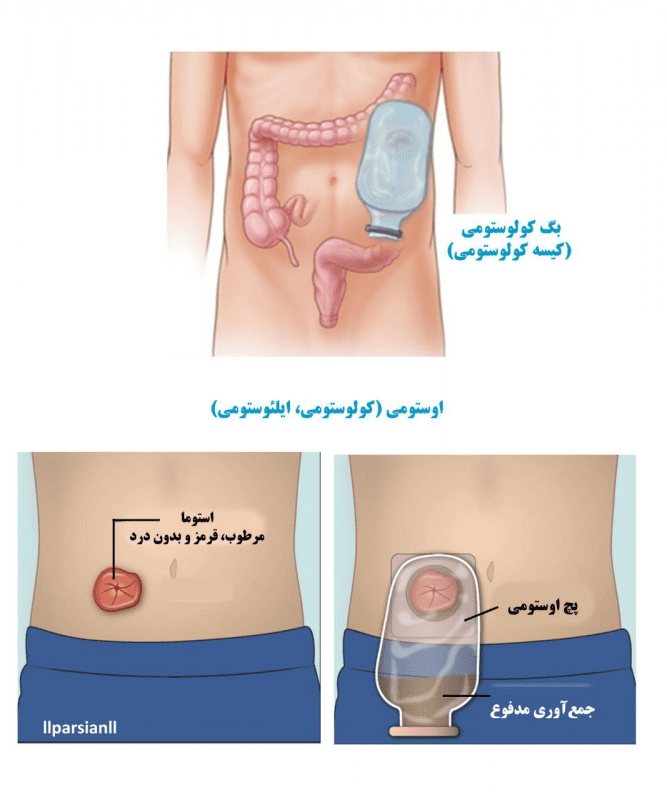
کودکانی که بسیار بیمار هستند یا زودتر از موعد به دنیا آمدهاند (قبل از هفته ۳۷ بارداری) ممکن است قبل از انجام این روش نیاز به قوی شدن داشته باشند. در این بین، این کودکان ممکن است نیاز به استومی داشته باشند. در طی این روش، جراح اقدامات زیر را انجام میدهد:
- قسمت غیرفعال روده بزرگ را حذف میکند.
- یک سوراخ کوچک (استوما) در معده کودک ایجاد میکند.
- قسمت بالایی روده سالم را به استوما متصل میکند.
- اتصالی ایجاد میکند که در آن کیسه استومی در قسمت بیرونی بدن مدفوع را جمع میکند.
- استوما را بعداً، هنگامی که زمان جراحی کشش فرا میرسد، میبندد.
به ندرت، جراح ممکن است تمام روده بزرگ را بردارد و روده کوچک را به استوما متصل کند (ایلئوستومی). روش دیگر بخشی از روده بزرگ را بر میدارد. جراح روده بزرگ باقی مانده را به استوما (کولوستومی) متصل میکند. این روش کمتر رایج است.
اگر کودک به اندازه کافی برای انجام این روش جراحی مناسب نباشد مثلاً به دلیل ابتلا به انتروکولیت یا انسداد شدید، یا اگر سن نوزاد زیاد باشد، پزشک ممکن است جراحی را در ۲ مرحله انجام دهد.
- در مرحله اول، جراح روده را از طریق یک سوراخ موقت (استوما) ایجاد شده در شکم منحرف میکند. این روش تشکیل کولوستومی نامیده میشود.
- مدفوع مستقیماً از دهانه (محل برش) خارج میشود و در کیسهای وارد میشود که روی بدن کودک قرار میگیرد تا زمانی که در مرحله دوم بخش مورد جراحی به اندازه کافی خوب شود و پزشک بتواند بخش آسیبدیده روده را خارج کند، دهانه را ببندد و بخشهای سالم روده را به هم پیوند بزند.

جراحی به دو صورت انجام میگیرد که بر اساس نظر پزشک و البته رضایت والدین است. مراحل جراحی فوق را میتوان با استفاده از یکی از موارد زیر انجام داد:
- جراحی لاپاراسکوپی (سوراخ کلید): این شامل قرار دادن ابزار جراحی از طریق برشهای کوچک است.
- جراحی باز: جایی که بریدگی بزرگتری در شکم کودک ایجاد میشود.
خطرات جراحی روده در سندرم هیرشپرونگ
هیچ جراحی بدون خطر نیست. عوارض جراحی با احتمال کم ممکن است شامل موارد زیر باشد:
- خونریزی حین یا بعد از عمل
- روده عفونی میشود (انتروکولیت)
- نشت محتویات روده به بدن، که در صورت عدم درمان سریع میتواند منجر به عفونت جدی (پریتونیت) شود.
- روده دوباره باریک یا مسدود میشود و نیاز به جراحی بیشتری دارد.
عوارض بیماری هیرشپرونگ چیست؟
تا ۴۰ درصد از کودکان مبتلا به بیماری هیرشپرونگ به آنتروکولیت مبتلا میشوند. این بیماری التهاب روده کوچک و بزرگ است. برخی از کودکان التهاب خفیف دارند. برخی دیگر علائم شدیدی را تجربه میکنند که میتواند تهدید کننده زندگی باشد. کودکان مبتلا به انتروکولیت شدید علائم بیماری هیرشپرونگ همراه با تب و اسهال انفجاری را دارند.
بیماری هیرشپرونگ شدید یا درمان نشده ممکن است منجر به مشکلات بالقوه تهدید کننده زندگی زیر شود:
- انسداد روده بزرگ: انسداد روده بزرگ مانع از عبور غذا از روده میشود. این انسداد همچنین جریان خون را قطع میکند و باعث میشود بخشی از روده از فعالیت بازماند. با افزایش فشار، باکتریها از روده به جریان خون نشت میکنند و ممکن است یک بیماری کشنده به نام سپسیس رخ دهد.
- مگاکولون سمی: این وضعیت نادر و تهدید کننده زندگی باعث بزرگ شدن کولون (روده بزرگ) میشود. گاز و مدفوع نمیتوانند در روده متورم حرکت کنند. در صورت تجمع، روده ممکن است پاره شود.
بهبودی پس از جراحی (دوران نقاهت)
احتمالاً کودک باید چند روز پس از جراحی در بیمارستان بماند. به کودک داروی مسکن داده میشود تا آرام شود و مایعات وارد رگهای او گردد تا زمانی که بدن او بتواند غذا و نوشیدن مایعات را مدیریت کند. پس از بازگشت به خانه نیازی به رژیم غذایی خاصی نیست، اما مهم است که هنگام بهبودی، به کودک مایعات زیادی داده شود.
اگر کودک یک عمل جراحی کششی یا هر دو مرحله از عمل ۲ مرحلهای انجام داده باشد، باید به خوبی بهبود یابد و رودههای او باید به طور طبیعی کار کنند.
در ابتدا احتمالاً وقتی کودک دچار تهوع میشود، در قسمت معقد دردی را احساس میکند، برای بهبود سریعتر تا حد امکان باید معقد کودک در معرض هوا قرار گیرد، از روغن بچه استفاده شود و معقد کودک به آرامی تمیز شود.
بعد از هر بار تعویض پوشک از کرم استفاده شود. اگر کودک دچار مشکلاتی مانند تورم شکم، درد جدید شکم، تب یا اسهال بدبو شد، با اورژانس تماس گرفته شود و یا کودک سریعاً به پزشک رسانده شود.
چگونه میتوان از بیماری هیرشپرونگ پیشگیری کرد؟
راهی برای پیشگیری از بیماری هیرشپرونگ وجود ندارد. اگر این بیماری یا سابقه خانوادگی این بیماری وجود دارد، ممکن است افراد بخواهند قبل از تشکیل خانواده با مشاوران ژنتیک ملاقات کنند.
پیش آگهی (چشم انداز) برای افرادی که بیماری هیرشپرونگ دارند چیست؟
اکثر کودکان مبتلا به بیماری هیرشپرونگ پس از جراحی برای اصلاح مشکل، وزن اضافه میکنند و رشد میکنند. به ندرت، ممکن است یک کودک به یک عمل جراحی دوم (تجدید نظر) نیاز داشته باشد. اکثر کودکان پس از جراحی قادر به دفع مدفوع و عملکرد طبیعی روده هستند، اگر چه ممکن است توالت رفتن آنها طول بکشد.
برخی ممکن است یبوست مداوم را تجربه کنند و نیاز به پیروی از یک رژیم غذایی با فیبر بالا و مصرف ملین داشته باشند. پزشک شیوههای درمانی مناسب را برای والدین تشریح و توصیه خواهد کرد.
برخی از کودکان در کنترل روده خود مشکل دارند (بیاختیاری روده) که میتواند تا نوجوانی ادامه داشته باشد و بسیار ناراحت کننده باشد. در صورت بروز مشکل باید با پزشک عمومی مشورت شود. احتمال کمی وجود دارد که کودک به استومای دائمی نیاز داشته باشد.
چه زمانی برای سندرم هیرشپرونگ باید با دکتر تماس گرفت؟
اگر علائم و نشانههای زیر در کودک دیده شد، باید با پزشک تماس گرفت:
- استفراغ خونی
- تب و لرز
- دمای بالای ۳۸ درجه سانتیگراد یا بیشتر
- اسهال آبکی، بدبو یا خونی
- خونریزی از رکتوم
- یبوست شدید
چه سوالاتی در مورد نشانگان هیرشپرونگ باید از پزشک پرسید؟
ممکن است والدین بخواهند از پزشک کودک خود بپرسند:
- عوارض درمان این بیماری چیست؟
- آیا کودک به نرم کنندههای مدفوع (ملین) یا رژیم غذایی خاصی نیاز دارد؟
- کودک پس از جراحی به چه مراقبتهای بعدی نیاز دارد؟
- آیا اعضای خانواده در خطر ابتلا به بیماری هیرشپرونگ هستند؟
- آیا خانواده باید آزمایش ژنتیکی برای بیماری هیرشپرونگ انجام دهند؟
- آیا باید مراقب علائم عوارض در کودک بود؟
سخن آخر
وقتی کودک با یک بیماری پزشکی جدی مانند بیماری هیرشپرونگ تشخیص داده شود، ترسناک است. خوشبختانه، جراحی اغلب مشکلات روده را اصلاح میکند. پس از جراحی، کودک باید حرکات روده طبیعی داشته باشد و زندگی کامل خود را ادامه دهد. از آن جایی که کودک احساس بهتری دارد و دیگر یبوست ندارد، باید تغییراتی مانند افزایش وزن و رشد را در کودک مشاهده کرد. در دوره قبل از جراحی، مراقب علائم عوارضی مانند انسداد روده در کودک بود. اگر در مورد سلامت کودک نگرانی وجود دارد، فوراً با پزشک تماس گرفته شود.
در صورت مفید بودن این مقاله برای شما لطفا امتیاز دهید.
 مقالات بعدی
مقالات بعدی
سونوگرافی ارزیابی سلامت و رشد جنین (بیومتری حاملگی)

۱۴۰۲/۰۶/۰۶
مشاهده بعدی



.svg)







.svg)
 فهرست عناوین
فهرست عناوین























مریم
۲۲:۴۴
۱۴۰۳/۰۵/۲۸
سلام نوزاد ۵۰ روزه ام رو جراحی کردن به خاطره بزرگ شدن شکم وتشخیص هیروشپرونگ بوده الان کلوستومی شده .درحین عمل از روده نمونه برداری شده که خوشبختانه روده عصب دارم برام سوال شده پس اگه روده عصب داره چرا کلوستومی شده وچرا شکم بچه قبل عمل باد کرده بود .آیا قسمتی که عصب نداشته رو برداشتن .الانم منتظره جراحی دوم هستم دعا کنین لطفا