بیماری پومپ یک بیماری ژنتیکی است که در آن قند پیچیدهای به نام گلیکوژن در لیزوزوم سلولهای بدن تجمع مییابد. این بیماری زمانی رخ میدهد که بدن فرد فاقد آنزیم گوارشی خاصی به نام اسید آلفا گلوکوزیداز GAA باشد. این وضعیت باعث ضعف و تحلیل شدید ماهیچهها میشود. بدون تشخیص و درمان به موقع، این بیماری میتواند کشنده باشد. با پینو بیبی همراه باشید تا در خصوص این سندروم پمپ بیشتر بدانید.

بیماری پومپ چیست؟
بیماری پومپه Pompe Disease نوعی بیماری مربوط به اختلال ذخیرهسازی گلیکوژن است، یک وضعیت ژنتیکی که در آن قند پیچیدهای به نام گلیکوژن در سلولهای بدن انباشته میشود. این بیماری ناشی از کمبود آنزیم گوارشی به نام اسید آلفا گلوکوزیداز GAA است. GAA به طور معمول قندهای پیچیده را در بدن تجزیه میکند.
پزشکان همچنین به بیماری Pompe تلفظpom-pay به عنوان یک بیماری ذخیره لیزوزومی اشاره میکنند. لیزوزومها محفظههای کوچکی در داخل سلولهای بدن هستند که مواد خاصی را نگه داشته و بازیافت میکنند. آنزیمهایی مانندGAA یا اسید مالتاز، به تجزیه این مواد کمک میکنند؛ از این رو کمبود اسید مالتاز نامیده میشود. کمبود این آنزیم باعث ایجاد گلیکوژن در لیزوزومها میشود. این تجمع در سلولهای اندامها و بافتهای بدن، به ویژه قلب و ماهیچههای اسکلتی رخ میدهد و باعث از بین رفتن آنها میشود.
تاریخچه کشف سندرم پومپه
در سال ۱۹۳۲ میلادی یوهانس کاسیانوس پومپه آسیب شناس هلندی، این بیماری را در یک نوزاد ۷ ماهه که به دلیل هیپرتروفی ایدیوپاتیک قلب درگذشت، توصیف کرد. علاوه بر مشکلات قلبی، نوزاد ضعف عضلانی عمومی نیز داشت. چون آقای پومپه اولین نفری بود که این بیماری یا سندرم را شرح داد، به افتخار او و تلاشهای وی این بیماری به این نام معروف شد.
انواع سندرم پومپ
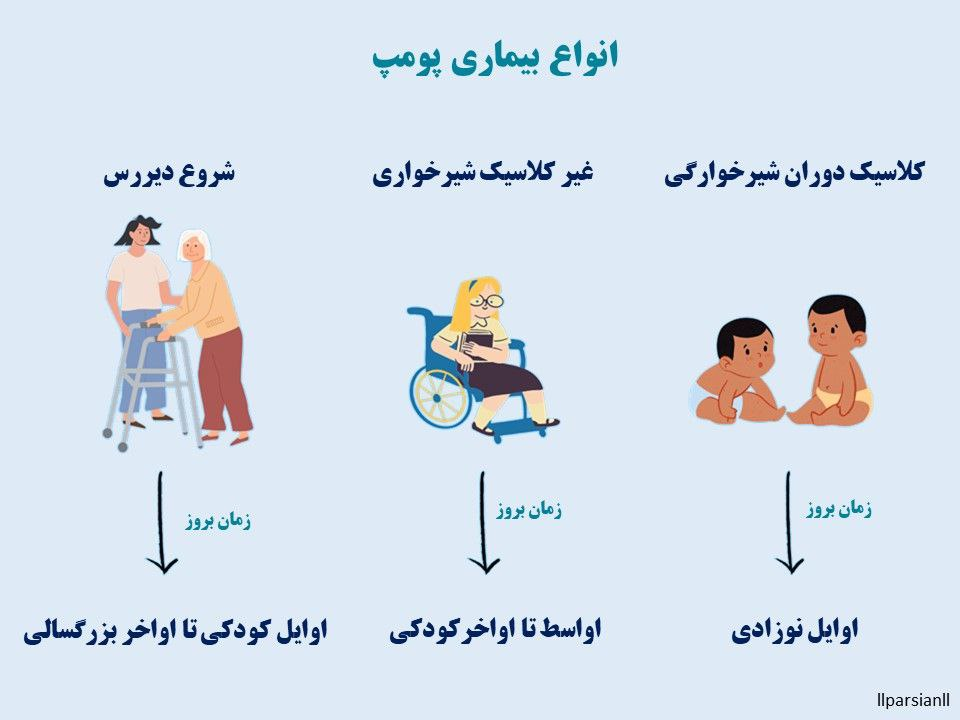
محققان دو نوع اصلی بیماری پومپ را توصیف کردهاند. این بیماری بر اساس سن شروع و شدت علائم متفاوت هستند.
- شروع دوران شیرخوارگی
افرادی که در دوران نوزادی به بیماری پومپ مبتلا میشوند، معمولاً شدیدترین آسیب را میبینند. کمبود کامل یا بسیار کم آنزیم اسید آلفا گلوکوزیداز باعث این نوع بیماری پومپ میشود. ممکن است کودک در بدو تولد هیچ نشانهای از این بیماری نداشته باشد، اما علائم در سال اول زندگی و اغلب در حدود ۴ ماهگی شروع میشود. علائم شامل ضعف شدید عضلانی (میوپاتی) و تون پایین ماهیچهها (هیپوتونی)، بزرگ شدن کبد (هپاتومگالی) و بزرگ شدن قلب به دلیل کاردیومیوپاتی (بیماری ماهیچه قلب) است. پیشرفت بیماری به سرعت اتفاق خواهد افتاد. بدون درمان، نوزادان معمولاً در اثر نارسایی قلبی یا تنفسی بین یک تا ۲ سالگی میمیرند.
- شروع دیررس (جوانان یا بزرگسالان)
علائم بیماری پومپ با شروع دیررس میتواند در هر سنی ظاهر شود. قبل از یک سالگی با بزرگ شدن قلب (که آن را از دوران نوزادی متمایز میکند) همراه است اما در اواخر دوران کودکی و در دوران نوجوانی یا بزرگسالی، بزرگ شدن قلب رخ نمیدهد. در افراد مبتلا به نوع دیررس این سندرم، مقدار اسید آلفا گلوکوزیداز کاهش یافته است. این نوع معمولاً خفیفتر است و پیشرفت با سرعت کمتری اتفاق میافتد. اما بستگی به سن شروع آن دارد. کودکانی که دچار علائم میشوند معمولاً به شدت تحت تأثیر قرار میگیرند. علائم شامل ضعف عضلانی (میوپاتی) است که میتواند منجر به مشکلات تنفسی شود، اما بعید است که این بیماری بر قلب بیمار تأثیر بگذارد. بدون درمان، افراد معمولاً بر اثر عوارض تنفسی میمیرند. برخی پژوهشگران نشانگان پومپه به سه دسته تقسیم میکنند و بیماری پومپ را از نظر شدت و سن ظاهر شدن آن توصیف کردهاند. این انواع به نامهای کلاسیک با شروع شیرخوارگی، غیر کلاسیک با شروع شیرخوارگی و شروع دیررس شناخته میشوند.
- شکل کلاسیک بیماری پومپ با شروع شیرخوارگی در عرض چند ماه پس از تولد شروع میشود. نوزادان مبتلا به این اختلال معمولاً ضعف عضلانی (میوپاتی)، تون عضلانی ضعیف (هیپوتونی)، بزرگ شدن کبد (هپاتومگالی) و نقایص قلبی را تجربه میکنند. همچنین ممکن است نوزادان مبتلا در افزایش وزن و رشد با سرعت مورد انتظار (شکوفایی در رشد) ناکام باشند و مشکلات تنفسی داشته باشند. در صورت عدم درمان، این شکل از بیماری پومپ منجر به مرگ ناشی از نارسایی قلبی در سال اول زندگی میشود.
- شکل غیرکلاسیک بیماری پومپ با شروع شیرخوارگی معمولاً در سن یک سالگی ظاهر میشود. این بیماری با تاخیر در مهارتهای حرکتی (مانند غلت زدن و نشستن) و ضعف پیشرونده عضلانی مشخص میشود. قلب ممکن است به طور غیرطبیعی بزرگ باشد (کاردیومگالی)، اما افراد مبتلا معمولاً نارسایی قلبی را تجربه نمیکنند. ضعف عضلانی در این اختلال منجر به مشکلات تنفسی جدی میشود و اکثر کودکان مبتلا به بیماری پومپ غیرکلاسیک با شروع شیرخوارگی فقط تا اوایل کودکی زندگی میکنند.
- نوع دیررس بیماری پومپ ممکن است تا اواخر دوران کودکی، نوجوانی یا بزرگسالی آشکار نشود. بیماری پومپ با شروع دیررس معمولاً خفیفتر از انواع دیگر این اختلال در دوران شیرخوارگی است و کمتر قلب را درگیر میکند. اکثر افراد مبتلا به بیماری پومپ با شروع دیررس، ضعف عضلانی پیشرونده، به ویژه در پاها و تنه، از جمله عضلات کنترل کننده تنفس را تجربه میکنند. با پیشرفت این اختلال، مشکلات تنفسی میتواند منجر به نارسایی تنفسی شود.
بیماری پومپ چقدر شایع است؟
آماری راجع به این سندرم در ایران منتشر نشده است. این بیماری یک بیماری ژنتیکی نادر است. در ایالات متحده، از هر ۴۰,۰۰۰ نفر یک نفر را مبتلا میکند.
نامهای دیگر بیماری پومپه
- کمبود اسید مالتاز
- بیماری کمبود اسید مالتاز
- کمبود آلفا-۱،۴-گلوکوزیداز
- AMD
- کمبود آلفا گلوکوزیداز
- کمبود GAA
- گلیکوژنوز نوع II
- GSD II
- GSD2
- بیماری پومپ
- بیماری ذخیره گلیکوژن نوع II (GSD2)
علائم بیماری پومپ چیست؟
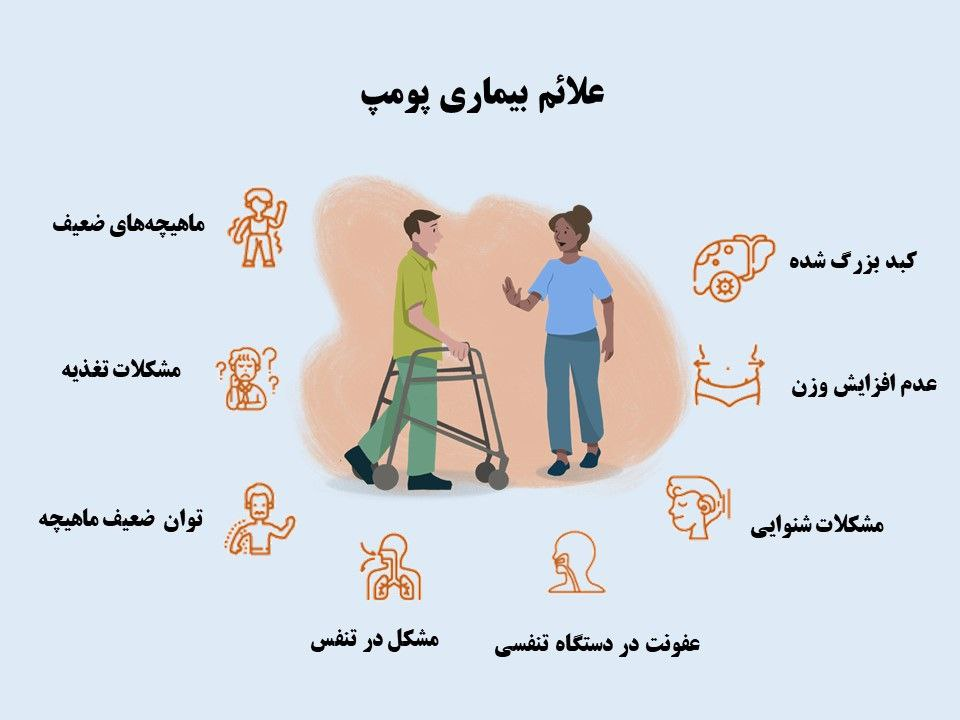
بیماری پومپه باعث ضعف پیشرونده عضلانی (میوپاتی)، به ویژه در عضلات اسکلتی لگن، پاها، شانهها، بازوها و دیافراگم میشود. نوزادان ممکن است تون عضلانی ضعیف داشته باشند یا به سندرم نوزاد فلاپی (هیپوتونیا) مبتلا باشند. علاوه بر این، بزرگ شدن قلب (کاردیومگالی)، کبد (هپاتومگالی) و زبان (ماکروگلوسیا) ممکن است رخ دهد. سایر علائم بیماری پومپ شیرخواران ممکن است شامل موارد زیر باشد:
- مشکل در افزایش وزن و رشد با سرعت مورد انتظار (شکوفایی در رشد).
- دشواری در تنفس
- مسائل مربوط به تغذیه
- عفونتهای تنفسی
- مشکلات شنوایی
علائم بیماری پومپ با شروع دیررس ممکن است خفیفتر باشد و کندتر پیشرفت کند. با این حال، آنها هنوز هم میتوانند باعث ضعف شدید و مشکلات تنفسی (ریوی) شوند. علائم ممکن است شامل موارد زیر باشد:
- پاها و تنه به طور پیوسته ضعیفتر میشوند.
- افزایش مشکل در راه رفتن
- درد عضلانی در یک منطقه بزرگ
- از دست دادن توانایی ورزش کردن
- افتادن و ناتوانایی در برقراری تعادل
- عفونتهای تنفسی مکرر
- تنگی نفس زمانی که به خود فشار میآورند.
- سردرد در صبح
- خستگی در طول روز
- کاهش وزن ناخواسته
- مشکل در بلع (دیسفاژی)
- ضربان قلب نامنظم (آریتمی)
- افزایش مشکل شنوایی
چه چیزی باعث بیماری پومپه میشود؟
جهش در ژن GAA باعث بیماری پومپ میشود. ژن GAA مسئول ساخت آنزیمی به نام اسید آلفا گلوکوزیداز و همچنین اسید مالتاز است. بدن فرد از این آنزیم برای تجزیه گلیکوژن، شکل پیچیدهای از قند، استفاده میکند.
بدن بیمار به طور معمول گلیکوژن را به گلوکز تبدیل میکند که از آن برای انرژی استفاده میکند. اسید آلفا گلوکوزیداز در بخشهایی در سلولهای فرد به نام لیزوزوم کار میکند. لیزوزومها مانند مراکز بازیافت در سلولهای بیمار هستند. آنزیمها به تجزیه مواد کمک میکنند و آنها را به بدن فرد میفرستند تا کارهای جدیدی مانند تامین انرژی انجام دهند.
اگر فردی به بیماری پومپ مبتلا باشد، این جهش در ژن GAA باعث فقدان کامل اسید آلفا گلوکوزیداز در نتیجه قرمزی پوست میشود. بدون این آنزیم، بدن نمیتواند گلیکوژن را به طور موثر تجزیه کند. گلیکوژن در لیزوزومهای فرد تجمع مییابد و باعث آسیب شدید عضلانی میشود که منجر به بروز علائم بیماری میشود. افراد این بیماری را به روش اتوزومال مغلوب به ارث میبرند، به این معنی که هر دو والدین فرد بیمار (فرزند) باید نسخههایی از ژن جهش یافته را به فرزند منتقل کنند. هر یک از والدین ناقل بیماری پومپه هستند، اما معمولاً علائم این بیماری را نشان نمیدهند. اتوزومال بودن به این معنی است که ربطی به جنسیت فرد ندارد و در هر دو گروه جنسیتی زن یا مرد احتمال رخ دادن یکسان است.
عوارض بیماری پومپ چیست؟
بدون درمان، بیماری پومپه با شروع نوزادی در اوایل کودکی کشنده است. بسیاری از افراد مبتلا به بیماری پومپه مشکلات تنفسی و قلبی دارند. تقریباً همه افراد مبتلا به این بیماری ضعف عضلانی دارند. اکثر افراد در مقطعی از زندگی خود به حمایت اکسیژن و کمک حرکتی نیاز خواهند داشت.

بیماری پومپ چگونه تشخیص داده میشود؟
پزشک یک معاینه فیزیکی انجام میدهد و در مورد سابقه خانوادگی بیولوژیکی بیمار میپرسد. پزشک یک نمونه خون برای تجزیه و تحلیل آنزیمی به نام کراتین کیناز میگیرد. این آزمایش علائم آسیب عضلانی را بررسی میکند. یک راه قطعیتر، بررسی میزان فعالیت آنزیم در خون است. پزشک هم چنین میتواند از آزمایش ژنتیک برای مطالعه ژن GAA در بدن فرد استفاده کند. هم چنین ممکن است آزمایشهایی مانند:
- تستهای عملکرد ریوی: تستهای تنفسی که ظرفیت ریه را اندازهگیری میکنند.
- الکترومیوگرافی: آزمایشی که میزان عملکرد عضلات را اندازهگیری میکند.
- مطالعات قلب: ممکن است شامل الکتروکاردیوگرامEKG و اکوکاردیوگرام (اکو) باشد.
- مطالعات خواب: این تستها عملکردهای خاص بدن را در هنگام خواب ثبت میکنند.
بیماری پومپه چگونه درمان میشود؟
درمان بیماری پومپه شامل درمان جایگزینی آنزیمERT است. پزشک یکی از داروهای زیر را به صورت داخل وریدی (از طریق رگ) به بیمار میدهد:
- آلگلوکوزیداز آلفا
- آوالگلوکوزیداز آلفا
این داروها آنزیمهای دستکاری شده ژنتیکی هستند که مانند آنزیمهای طبیعی عمل میکنند. این داروها کمک میکنند که:
- اندازه قلب کاهش یابد.
- عملکرد طبیعی قلب را حفظ شود.
- عملکرد، تون و قدرت عضلانی را بهبود میبخشد و یا حداقل پیشرفت اختلال را کاهش میدهد.
- کاهش تجمع گلیکوژن
علاوه بر این، تیمیاز متخصصان علائم فردی را درمان کرده و مراقبتهای حمایتی را ارائه میکنند. این تیم ممکن است شامل موارد زیر باشد:
- درمانگران فیزیکی، کار و تنفس
- متخصصین قلب و عروق
- متخصصین مغز و اعصاب
بسته به شدت بیماری، ممکن است بیمار به موارد درمانی و مراقبتی زیر نیز نیاز داشته باشد:
- فیزیوتراپی و یا کاردرمانی
- یک لوله تغذیه
- تهویه مکانیکی برای ریهها (ونتیلاتور)
دانشمندان در حال حاضر در حال مطالعه آزمایشات بالینی ژن درمانی بیماری پومپه هستند. در فرایند ژن درمانی ژنهای آسیب دیده را با ژنهای سالم جایگزین میکند که به بدن فرد اجازه میدهد اسید آلفا گلوکوزیداز را به درستی بسازد.
چگونه میتوان از بیماری پومپه پیشگیری کرد؟
هیچ کس نمیتواند مانع از ایجاد بیماری پومپ شود زیرا یک بیماری ژنتیکی است. اگر باردار هستید و یا قصد بارداری دارید، ممکن است بخواهید با پزشک خود در مورد مشاوره ژنتیک مشورت کنید.
امید به زندگی در مبتالایان به بیماری پومپ چقدر است؟
بدون تشخیص زودهنگام و درمان، نوزادان مبتلا به سندرم پومپه در دوران شیرخوارگی اغلب به دلیل نارسایی تنفسی یا قلبی میمیرند. افراد مبتلا به انواع دیررس بیماری پومپ اغلب میتوانند طولانیتر زندگی کنند، زیرا این بیماری با سرعت کمتری در آنها پیشرفت میکند. اما بستگی به سن شروع و شدت بیماری، میزان بقا تفاوت دارد. به طور معمول، هر چه سن شروع دیرتر باشد، پیشرفت بیماری کندتر میشود.

چه زمانی باید به خاطر سندرم پومپ به پزشک مراجعه کرد؟
اگر کودک یا شخصی در اطرافتان علائم بیماری پومپ را دارد، باید فوراً به پزشک مراجعه کند. تشخیص زود هنگام میتواند کیفیت زندگی کودکان و بزرگسالان مبتلا به این اختلال را تا حد زیادی بهبود بخشد.
خود مراقبتی از خود یا فرزند مبتلا به بیماری پومپه
اگر شما یا فرزندتان به بیماری پومپ مبتلا هستید، ممکن است بخواهید با یک روانشناس صحبت کنید. یک روانشناس میتواند به شما در درک بهتر شرایط و مقابله عاطفی با وضعیت موجود کمک شایانی کند. گروههای پشتیبانی هم چنین میتوانند شما را با افرادی که با شرایط مشابه شما سروکار دارند در تماس قرار دهند. بسیاری از افراد مبتلا به خصوص والدین، خستگی و یا فرسودگی ناشی از مراقبت از افراد مبتلا به سندرم پمپ را تجربه میکنند. این یک اتفاق رایج است، اما مهم است که از خود و فرزندتان مراقبت کنید.
در مورد بیماری پومپه چه چیزی باید از متخصصان پرسید؟
اگر شما یا فرزندتان تشخیص بیماری پومپ را دریافت کردید، از پزشک خود بپرسید:
- کودک به چه نوع بیماری پومپه مبتلا است؟
- امید به زندگی در کودک مبتلا به پومپه چقدر است؟
- به چه متخصصانی باید مراجعه کرد؟
- هر چند وقت یک بار باید به متخصصان مراجعه کرد؟
- چگونه میتوان کودک مبتلا به پومپه را نگهداری کرد و اقدامات مراقبتی چه هستند؟
- آیا سایر اعضای خانواده فرد مبتلا به پومپ باید آزمایش ژنتیکی انجام دهند؟
- چگونه میتوان به بهترین شکل یاد گرفت که با بیماری پومپه کنار آمد و با آن زندگی کرد؟
سخن آخر
اگر شما یا فرزندتان مبتلا به بیماری پومپ هستید، از پزشک خدمات در مورد پیوستن به یک گروه پشتیبانی سوال کنید. به اشتراک گذاشتن تجربیات و یادگیری از دیگران میتواند مفید و آرامش بخش باشد. مهم است که به یاد داشته باشید که شما تنها نیستید. اگر چه هیچ درمانی برای بیماری پومپ وجود ندارد، محققان به طور مستمر در حال کار برای توسعه درمان هستند. ارائه دهندگان مراقبتهای بهداشتی در حال مطالعه چندین داروی امیدوارکننده هستند که میتوانند روند بیماری و عوارض آن را کاهش دهند.
در صورت مفید بودن این مقاله برای شما لطفا امتیاز دهید.
 مقالات بعدی
مقالات بعدی
تغذیه نوزاد نه ماهه تا یک ساله چگونه است؟





.svg)








.svg)
 فهرست عناوین
فهرست عناوین
























