سندرم لینچ یک بیماری ژنتیکی است که میتواند منجر به سرطان شود. افراد مبتلا به سندروم لینچ اغلب قبل از ۵۰ سالگی به سرطان مبتلا میشوند و باید برای تشخیص و درمان زودهنگام سرطان، غربالگریهای مادامالعمر را انجام دهند. با پینو بیبی همراه باشید.


سندرم لینچ چیست؟
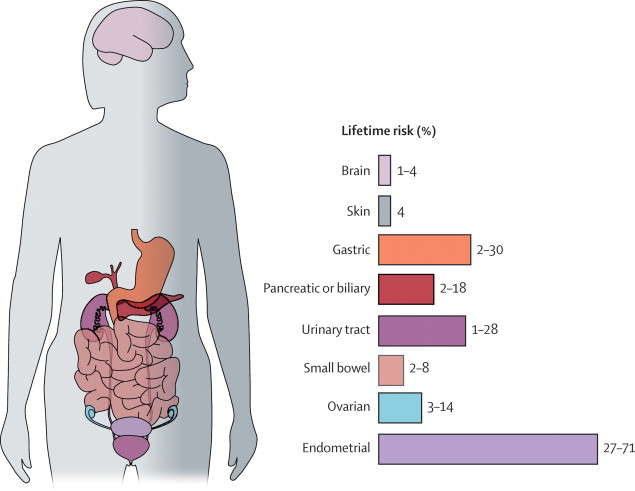
نشانگان لینچ (Lynch Syndrome) نوعی سندرم سرطان ارثی است که با استعداد ژنتیکی به انواع مختلف سرطان مرتبط است. این بدان معناست که افراد مبتلا به سندروم لینچ در معرض خطر بیشتری برای ابتلا به انواع خاصی از سرطان هستند. سندرم لینچ به عنوان سرطان کولورکتال غیر پولیپوز ارثی (HNPCC) نیز شناخته میشود. به ویژه سرطانهای روده بزرگ و رکتوم، که در مجموع به عنوان سرطان کولورکتال شناخته میشوند. افراد مبتلا به سندروم لینچ همچنین در معرض خطر ابتلا به سرطانهای معده، روده کوچک، کبد، مجاری کیسه صفرا، مجاری ادراری، مغز و پوست هستند. علاوه بر این، زنان مبتلا به این اختلال در معرض خطر بالای سرطان تخمدان و پوشش رحم (سرطان آندومتر) هستند. زنان مبتلا به سندرم لینچ در مقایسه با مردان مبتلا بیشتر به سرطانهای دستگاه تناسلی زنانه، مبتلا میشوند. در افراد مبتلا به سندرم لینچ که به سرطان مبتلا میشوند، سرطان معمولاً در دهه چهل یا پنجاه سالگی رخ میدهد. افراد مبتلا به سندروم لینچ ممکن است گاهی اوقات رشد غیرسرطانی (خوش خیم) در روده بزرگ داشته باشند که پولیپ روده بزرگ نامیده میشود. در افراد مبتلا به این اختلال، پولیپهای روده بزرگ در سنین پایینتر اتفاق میافتند، اما تعداد آنها بیشتر از جمعیت عمومی نیست. افراد مبتلا به سندرم لینچ بیشتر در معرض ابتلا به سرطان قبل از ۵۰ سالگی هستند. سندرم لینچ بر توانایی بدن برای اصلاح تغییرات DNA در سلولهای فرد تأثیر میگذارد. سندرم لینچ فرد را در معرض خطر بالای ابتلا به سرطان قرار میدهد زیرا ژن ترمیم ناهماهنگی، ابزاری برای اصلاح تغییرات DNA ندارد.

تاریخچه سندرم لینچ
سندروم لینچ قبلاً به عنوان سرطان کولورکتال غیرپلیپوز ارثی شناخته میشد. در حال حاضر، این دو نامگذاری هر کدام تعاریف منحصر به فرد خود را دارند و دیگر به جای یکدیگر استفاده نمیشوند. تاریخچه سرطان روده بزرگ غیرپولیپوز ارثی برای اولین بار توسط هنری لینچ در سال ۱۹۶۷ میلادی به طور رسمی در ادبیات علمی شناسایی شد. این منجر به توانایی تشخیص بیماران مبتلا قبل از بروز سرطان شده است و بنابراین امکان راهبردهای نظارت پیشگیرانه را فراهم میکند. تشخیص ژنوتیپ تفاوت در نفوذ خطرات مختلف سرطان وابسته به ژن حاوی جهش را نشان داده است. جراحی به عنوان پیشگیری برای برخی از سرطانها توصیه میشود. استراتژیهای نظارتی مختلفی بسته به خطر نسبی سرطان و توانایی مداخله جراحی برای تأثیر بر بقا توصیه میشود. کاهش خطر از طریق مصرف آسپرین همچنان مورد است.
سندرم لینچ با نامهای نظیر: سرطان کولورکتال غیرپولیپ ارثی، سرطان روده بزرگ، معیارهای آمستردام، معیارهای بتسدا، سرطان خانوادگی؛ سندروم مویر-توره؛ سندرم تورکو؛ خانواده X بررسی میشود.
سندرم لینچ چه کسانی را تحت تاثیر قرار میدهد؟
سندروم لینچ میتواند هر کسی را تحت تاثیر قرار دهد زیرا نتیجه یک جهش ژنتیکی است. جهشهای ژنتیکی در طول رشد جنین از والدین به فرزندان منتقل میشود. گاهی اوقات، جهشهای ژنتیکی به طور تصادفی اتفاق میافتد، بدون این که در سابقه خانوادگی وجود داشته باشد.
سندرم لینچ چقدر شایع است؟
سندرم لینچ تقریباً در یک نفر از هر ۲۷۹ نفر در ایالات متحده رخ میدهد. تخمین زده میشود که سالانه ۴۰۰۰ مورد سرطان کولورکتال و ۱۸۰۰ مورد سرطان رحم (آندومتر) ناشی از سندروم لینچ است. در ایران آماری در مورد این سندرم گزارش نشده است.
علائم سندرم لینچ چیست؟
علائم سندرم لینچ از فردی به فرد دیگر بر اساس شدت تشخیص متفاوت است. افرادی که مبتلا به سندرم لینچ تشخیص داده میشوند علائمی مشابه سرطانهایی دارند که باعث بروز آنها هستند که شایعترین آنها سرطان کولورکتال است. علائم شایع سندروم لینچ که به سرطان کولورکتال مربوط میشود عبارت هستند از:
- خون در مدفوع
- یبوست
- درد یا گرفتگی شکم
- اسهال یا مدفوع کوچکتر از حد طبیعی
- خستگی
- احساس پری یا نفخ
- حالت تهوع یا استفراغ
تا زمانی که سرطان به مرحله پیشرفته نرسد، همه افراد مبتلا علائم را تجربه نمیکنند. اگر علائمی را تجربه کردید، به پزشک خود مراجعه کنید.
سندرم لینچ باعث ایجاد چه نوع سرطانهایی میشود؟
افراد مبتلا به سندروم لینچ ممکن است موارد زیر را تجربه کنند:
- سرطان روده بزرگ و رکتوم قبل از ۵۰ سالگی
- سرطان پوشش داخلی رحم (سرطان آندومتر) قبل از ۵۰ سالگی
- سابقه شخصی بیش از یک نوع سرطان
- سابقه خانوادگی سرطان قبل از ۵۰ سالگی
سابقه خانوادگی سرطانهای دیگر ناشی از سندرم لینچ، عبارت هستند از: سرطان معده، سرطان تخمدان، سرطان پانکراس، سرطان کلیه و سرطان دستگاه ادراری فوقانی، سرطان کبد، سرطان مثانه، سرطان حالب، سرطان مغز، سرطان روده کوچک، سرطان کیسه صفرا، سرطان پروستات، سرطان مجرای صفراوی و سرطان پوست.
اندامهای خاص در معرض خطر سرطان به این بستگی دارد که کدام ژن در بدن جهش داشته باشد. ژنهای مرتبط با سندرم لینچ عبارت هستند از MLHL، MSH2، MSH6، PMS2 و EPCAM.
سرطان کولون ناشی از سندرم لینچ در سمت راست روده بزرگ شایعتر است و بسیار سریعتر از جمعیت عمومی (یک تا دو سال در مقابل ۱۰ سال) ایجاد میشود. علاوه بر این، افرادی که در نتیجه نشانگان لینچ به سرطان کولورکتال مبتلا میشوند، خطر ابتلای مجدد به آن را افزایش میدهند. این خطر تقریباً ۱۵ درصد در ۱۰ سال پس از جراحی اصلی برای برداشتن اولین سرطان، ۴۰ درصد در ۲۰ سال و ۶۰ درصد پس از ۳۰ سال است.

چه چیزی باعث سندرم لینچ میشود؟
سندرم لینچ توسط ژنهایی ایجاد میشود که از والدین به فرزندان منتقل میشود. ژنها قطعاتی از DNA هستند. DNA مانند مجموعهای از دستورالعملها برای هر فرآیند شیمیایی است که در بدن اتفاق میافتد. همانطور که سلولها رشد میکنند و سلولهای جدید را به عنوان بخشی از چرخه زندگی خود میسازند، کپیهایی از DNA خود میسازند. گاهی اوقات کپیها دارای خطا هستند. بدن مجموعهای از ژنها را دارد که دستورالعملهایی را برای یافتن خطاها و رفع آنها نگه میدارد. پزشکان این ژنها را ژنهای ترمیم کننده عدم تطابق مینامند.
افراد مبتلا به سندروم لینچ دارای ژنهای ترمیم ناهماهنگی هستند که آن طور که انتظار میرود عمل نمیکنند. اگر خطایی در DNA رخ دهد، ممکن است رفع نشود. این میتواند باعث شود سلولهایی که خارج از کنترل رشد کرده و به سلولهای سرطانی تبدیل شوند. سندروم لینچ در خانوادهها با الگوی توارثی اتوزومال غالب دیده میشود. این بدان معناست که اگر یکی از والدین ژنهایی داشته باشد که باعث سندرم لینچ میشود، ۵۰ درصد احتمال دارد که هر کودک ژنهایی را داشته باشد که باعث سندروم لینچ میشود. این که کدام والدین حامل ژن هستند، بر ریسک بروز آن تأثیری ندارد. یک جهش ژنتیکی (تغییر ژنتیکی) در یکی از ۵ ژنی که مسئول رفع خطاهای DNA هستند (ژن ترمیم عدم تطابق) باعث ایجاد سندرم لینچ میشود. این پنج ژن عبارت هستند از:
- MLHL
- MSH2
- MSH6
- PMS2
- EPCAM
اگر فردی سندرم لینچ دارد، ژن ترمیم عدم تطابق DNA (MMR) تمام دستورالعملهای خلاص شدن از شر سلولهای آسیبدیده را ندارد، بنابراین آنها در بافتهای بیمار تجمع میکنند و باعث سرطان میشوند.
سندرم لینچ چگونه به ارث میرسد؟
نشانگان لینچ یک بیماری اتوزومال غالب است. این بدان معناست که تنها یکی از والدین باید ژن جهش یافته را حمل و به فرزند خود منتقل کند تا فرزندشان این بیماری را به ارث ببرد. افراد مبتلا به سندرم لینچ باید به اعضای خانواده خود اطلاع دهند و آنها را تشویق کنند که به دنبال مشاوره ژنتیک باشند. مشاوره ژنتیک به والدین و خانوادهشان کمک میکند تا خطرات داشتن فرزندی با یک بیماری ژنتیکی را درک کنند. مشاوره شامل ارزیابی سابقه شخصی و خانوادگی آنها و همچنین آزمایش ژنتیکی برای جهش ژنی سندروم لینچ است.
سندرم لینچ چگونه تشخیص داده میشود؟
پزشک و متخصص آزمایشهای غربالگری قبل از تولد و آزمایشهای ژنتیکی را برای تشخیص سندرم لینچ قبل از تولد نوزاد ارائه میدهد. آزمایشات ژنتیکی میتواند به تشخیص کودک مبتلا پس از تولد نیز کمک کند. آزمایش ژنتیک، که شامل خونگیری یا نمونهگیری از داخل دهان (سواب باکال) است، به تعیین وجود جهش ژن MLHL، MSH2، MSH6، PMS2 یا EPCAM در خانواده کمک میکند. اگر آزمایش ژنتیکی یک جهش ژنی را نشان دهد، پزشک تشخیص سندروم لینچ را تایید میکند.
چه آزمایشهایی سرطانهای مرتبط با سندروم لینچ را تشخیص میدهند؟
اگر فردی تشخیص سندروم لینچ دارد، پزشک آزمایشهای منظمی را برای بررسی سرطان ارائه میدهد. آزمایشهایی برای تشخیص سرطانهای رایج مرتبط با سندرم لینچ عبارت هستند از:
- کولونوسکوپی: در کولونوسکوپی داخل روده بزرگ، کولون و رکتوم فرد را با دوربینی که به یک اسکوپ متصل است بررسی میکند. پزشکان برنامهریزی کولونوسکوپی را هر یک تا دو سال یکبار توصیه میکند.
- سونوگرافی ترانس واژینال: سونوگرافی ترانس واژینال، تخمدانها و رحم فرد را از طریق کاوشگری که در کانال واژن قرار داده میشود بررسی میکند. پزشک برنامهریزی سونوگرافی ترانس واژینال را هر یک تا دو سال یکبار توصیه میکند.
- آزمایش ادرار: نمونهای از ادرار به پزشک کمک میکند تا تومورهای کلیوی و سایر عوارض مرتبط با سندرم لینچ را بررسی کند. پزشک سالانه آزمایش ادرار را درخواست میدهد.
- بیوپسی تومور: اگر پزشک سرطان را بر اساس رشد بافت (تومور) در بدن تشخیص دهد، ممکن است نمونهبرداری انجام دهد، جایی که نمونه کوچکی از تومور را برای بررسی سلولها در آزمایشگاه از نظر سرطان ارزیابی میکنند.
- آندوسکوپی فوقانی یا آندوسکوپی کپسولی: پزشک از اسکوپ با دوربین یا دوربین میکروسکوپی که به عنوان قرص مصرف میشود برای بررسی سرطان معده و روده کوچک استفاده میکند. پزشک هر سه تا پنج سال یک بار آندوسکوپی را برنامهریزی میکند.
سندرم لینچ چگونه درمان میشود؟
درمان سندرم لینچ بر تشخیص سرطان و خارج کردن توده سرطانی با جراحی از بدن متمرکز است.
چه کسی سندرم لینچ را درمان میکند؟
به شدت توصیه میشود که افراد برای تشخیص حتماً زودتر به متخصص مراجعه کنند و برنامههای مراقبتی را دریافت کند. از آن جایی که سندرم لینچ میتواند بسیاری از سیستمهای اندام را تحت تاثیر قرار دهد، تیم مراقبت شامل پزشکان مختلفی خواهد بود. اعضای تیم ممکن است شامل متخصصان گوارش، جراحان، انکولوژیستهای زنان، اورولوژیستها، متخصصین پوست، متخصصین زنان، پزشکان مراقبتهای اولیه، متخصصین ژنتیک، مشاوران ژنتیک و انکولوژیستها باشند.
آیا در صورت ابتلا به سندرم لینچ، سرطان پس از درمان باز میگردد؟
این احتمال وجود دارد که سرطان حتی پس از برداشتن تومور با جراحی بازگردد. برخی از افرادی که مبتلا به سندرم لینچ تشخیص داده شدهاند، هیسترکتومی (جراحی برای برداشتن رحم)، اوفورکتومی (جراحی برای برداشتن هر دو تخمدان) یا کولکتومی (جراحی برداشتن روده) را انتخاب میکنند، زیرا آنها در معرض افزایش خطر ابتلا به سرطان در قسمتهای خاصی از بدن خود هستند.
چگونه میتوان از سندرم لینچ جلوگیری کرد؟
افراد نمیتوانند از سندروم لینچ پیشگیری کنند زیرا این یک بیماری ارثی است. با این حال، افراد مبتلا به سندرم لینچ باید تحت غربالگری سرطان مادام العمر قرار گیرند، که از بزرگسالی شروع میشود تا سرطان را زود تشخیص دهند.
اگر فردی سندرم لینچ داشته باشد چه انتظاری میتوان داشت؟
در حال حاضر هیچ درمانی برای سندرم لینچ وجود ندارد. بهترین پیشآگهی زمانی رخ میدهد که پزشک سرطان را زودتر از زمان انتشار به سایر قسمتهای بدن پیدا کرده و از بین ببرد. غربالگری سالانه، مانند کولونوسکوپی، برای افراد مبتلا به سندروم لینچ بسیار توصیه میشود.
عوارض سندرم لینچ
دانستن این که فردی به سندروم لینچ مبتلا است، میتواند نگرانیهایی را در مورد سلامتی ایجاد کند. همچنین ممکن است نگرانیهایی را در مورد سایر بخشهای زندگی ایجاد کند. اینها ممکن است شامل موارد زیر باشد:
- حریم خصوصی: ممکن است فرد در مورد این که اگر دیگران بفهمند به سندرم لینچ مبتلا هستند چه اتفاقی میافتد، سؤالاتی داشته باشند. به عنوان مثال، ممکن است نگران این باشند که شغل یا شرکتهای بیمه متوجه این موضوع شوند. یک متخصص ژنتیک میتواند قوانینی را که ممکن است از فرد محافظت کند توضیح و ارایه دهد.
- فرزندان فرد مبتلا: اگر فردی سندروم لینچ دارد، فرزندانش در معرض خطر ارث بردن آن از والدِ مبتلا هستند. یک متخصص ژنتیک میتواند به والد بیمار کمک کند تا برنامهای برای صحبت در این مورد با فرزندان خود داشته باشد. این طرح ممکن است شامل این باشد که چگونه و چه زمانی به آنها بگویند و چه زمانی باید آزمایش را در نظر بگیرند.
- خانواده بزرگ فرد مبتلا: داشتن سندروم لینچ پیامدهایی برای کل خانواده دارد. سایر بستگان خونی ممکن است احتمال ابتلا به سندرم لینچ را داشته باشند. یک متخصص ژنتیک میتواند به فرد کمک کند تا بهترین راه را برای درمیان گذاشتن این موضوع با اعضای خانواده پیدا کند.
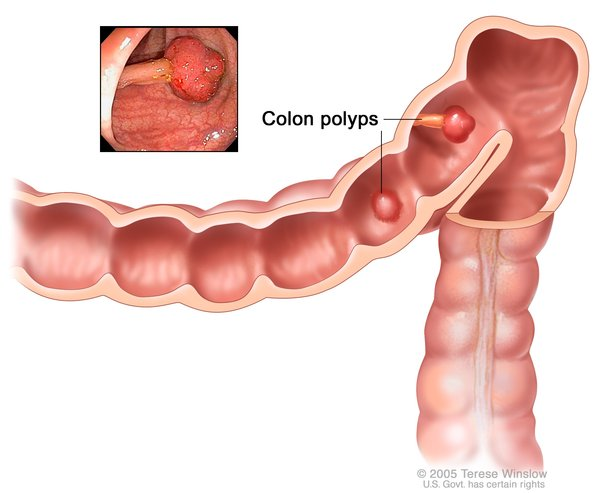
آیا به دلیل تشخیص سندرم لینچ، تومور در روده بزرگ ایجاد خواهد شد؟
افراد مبتلا به سندرم لینچ ممکن است چند پولیپ کولورکتال به نام آدنوم (تومورهای غیر سرطانی) در کولون یا رکتوم خود ایجاد کنند. اگر این پولیپها شناسایی و برداشته نشوند، ممکن است به سرطان تبدیل شوند. انجام کولونوسکوپی منظم برای تشخیص و برداشتن این پولیپها مهم است.
چه زمانی باید برای نشانگان لینچ به پزشک مراجعه کرد؟
اگر فردی سندرم لینچ دارد، مهم است که برای معاینات سالانه به پزشک خود مراجعه کند و با پزشک خود برای برنامهریزی آزمایشهای غربالگری منظم برای تشخیص زودهنگام سرطان کار کند. در صورت مشاهده هر گونه توده، رشد یا تغییر در پوست خود که میتواند نشانه سرطان باشد، باید فرد فوراً به پزشک مراجعه کند.
در مورد سندرم لینچ چه سوالاتی باید از پزشک پرسید؟
- هر چند وقت یک بار باید آزمایشهای غربالگری را برای تشخیص سرطان برنامهریزی کرد؟
- آیا این توده روی سرطان پوست اثر دارد؟
- کدام ژن دارای جهش است؟
- آیا میتوان قبل از برنامهریزی برای باردار شدن آزمایش ژنتیک انجام داد؟
سوالات متداول در مورد نشانگان لینچ
آیا سندرم لینچ همان سرطان ارثی کولورکتال غیر پولیپوز (HNPCC) است؟ سندرم لینچ و سرطان کولورکتال غیر پولیپ ارثی (HNPCC) میتوانند به یک بیماری اشاره داشته باشد، اما این دو بیماری تفاوت جزئی در وراثت دارند. سندروم لینچ نتیجه جهش ژن MMR است. همین جهش ژنتیکی بر افرادی که مبتلا به HNPCC هستند نیز تأثیر میگذارد، اما سابقه خانوادگی HNPCC این دو حالت را متمایز میکند. سندروم لینچ میتواند نتیجه یک جهش ژنتیکی تصادفی بدون وجود این بیماری در سابقه خانوادگی آنها باشد. HNPCC همیشه نتیجه یک وراثت خانوادگی است.
سخن آخر
هیچکس نمیخواهد این جمله را بشنود: «شما سرطان دارید». با تشخیص سندرم لینچ، این عبارت ممکن است چیزی باشد که فرد از پزشک خود میشنود، اما نباید تجربه منفی باشد. پس از تشخیص سندروم لینچ، پزشک با فرد همکاری میکند تا به طور منظم غربالگریهای سرطان را برای شناسایی و درمان سرطان در مراحل اولیه آن برنامهریزی کند. تشخیص و درمان به موقع منجر به بهترین پیش آگهی و چشمانداز میشود، بنابراین فرد میتواند زندگی شاد و سالمی داشته باشد.
